Hipoplastični sindrom levega srca
Martina Feichter je študirala biologijo pri izbirni lekarni v Innsbrucku in se tudi potopila v svet zdravilnih rastlin. Od tam do drugih medicinskih tem, ki jo še vedno navdušujejo, ni bilo daleč. Izpopolnjevala se je kot novinarka na Axel Springer Academy v Hamburgu, od leta 2007 pa dela za - najprej kot urednica, od leta 2012 pa kot samostojna pisateljica.
Več o strokovnjakihja Vse vsebine preverjajo medicinski novinarji.
Hipoplastični sindrom levega srca (HLHS) je resna prirojena srčna napaka. Leva polovica srca in glavna arterija sta nerazvita (= hipoplastična) ali imata okvare. Posledica je srčno popuščanje - srce ne more črpati dovolj krvi po telesu. Če prizadetih dojenčkov ne zdravimo hitro, bodo umrli. Več o sindromu hipoplastičnega levega srca preberite tukaj!
Kode ICD za to bolezen: Kode ICD so mednarodno priznane kode za medicinske diagnoze. Najdemo jih na primer v zdravniških pismih ali potrdilih o nezmožnosti za delo. V23
Kratek pregled
- Kaj je sindrom hipoplastičnega levega srca (HLHS)? Resna prirojena srčna napaka, pri kateri sta levi prekat in del glavne arterije, ki se od nje odcepi, premalo razvita. Poleg tega so srčne zaklopke v levi polovici srca zožene ali zaprte. Včasih hipoplastični sindrom levega srca spremljajo tudi druge napake.
- Vzroki: več sprememb (mutacij) v različnih genih
- Učinki: Srčno popuščanje (srčno popuščanje), kar pomeni, da se v telo črpa premalo krvi. Če se ne zdravi, je HLHS v kratkem času po rojstvu usoden.
- Simptomi: na primer hitro dihanje, zasoplost, bledo hladna koža, šibek utrip, modrikasta razbarvana koža in sluznice
- Diagnoza: z ultrazvokom srca; redko je potrebna kateterizacija srca
- Zdravljenje: Zdravila za premostitev časa do večstopenjske operacije ali presaditve srca lahko omogočijo dolgoročnejše preživetje.
Kaj je sindrom hipoplastičnega levega srca (HLHS)?
Hipoplastični sindrom levega srca (HLHS) je resna prirojena srčna napaka. Prizadene predvsem levo polovico srca in glavno arterijo (aorto), ki se od nje odcepi. HLHS povzroča srčno popuščanje (srčno popuščanje), katerega posledice vodijo v smrt brez hitrega zdravljenja.
Če je le ena srčna komora (ventrikel) popolnoma razvita, tako kot pri HLHS, zdravniki govorijo tudi o enokomornem srcu ali enoventrikularnem srcu.
Podrobno za sindrom hipoplastičnega levega srca je značilna kombinacija naslednjih malformacij:
Nerazvitost levega prekata: Levi prekat je močno nerazvit (hipoplastičen), torej zelo majhen. Zaradi tega komaj ali ne zmore izpolniti svoje naloge - namreč črpati kri v razvejano glavno arterijo (aorto) in s tem naprej v telo (trebušni organi, roke, noge itd.).
Nerazvitost naraščajoče aorte: Naraščajoča aorta ("naraščajoča" aorta) je prvi odsek glavne arterije (aorte), ki se razteza od levega prekata. Prav tako ni ustrezno usposobljena na HLHS.
Nerazvitost isthmus aortae: Isthmus aortae je naravno ozko grlo v aorti na prehodu med aortnim lokom (drugi del aorte) in padajočo aorto ("padajoča" aorta; tretji del aorte).
Hudo zoženje (stenoza) ali okluzija (atrezija) srčnih zaklopk: Prizadeta sta mitralna zaklopka (med levim atrijem in levim prekatom) in aortna zaklopka (med levim prekatom in aorto). Glede na vrsto okvare srčne zaklopke obstajajo štiri podskupine sindroma hipoplastičnega levega srca, na primer MA / AoA (atrezija mitralne in aortne zaklopke) ali MS / AoA (stenoza mitralne zaklopke in atrezija aortne zaklopke)
Včasih sindrom hipoplastičnega levega srca spremljajo druge malformacije srca in krvnih žil, na primer okvara ventrikularnega septuma: Pri tej vrsti srčne napake septum med dvema komorama srca ni popolnoma zaprt. Ali pa obstajajo tudi malformacije koronarnih arterij. Nekateri otroci s HLHS imajo tudi druge nepravilnosti zunaj srca, na primer neprekinjen požiralnik ali nerazvit dvanajstnik (atrezija požiralnika ali dvanajstnika).
Hipoplastični sindrom levega srca se pojavi v do deset odstotkih primerov v okviru genetskih sindromov, kot sta trisomija 21 (Downov sindrom) ali Turnerjev sindrom.
Sindrom hipoplastičnega levega srca: pogostnost
Hipoplastični sindrom levega srca je redek: prizadene približno enega do tri otroke na 10.000 živorojenih otrok. Fantje so pogosteje prizadeti kot dekleta.
Hipoplastični sindrom levega srca predstavlja približno en do dva odstotka vseh prirojenih srčnih napak. Je pa eden najpogostejših vzrokov za srčno popuščanje (srčno popuščanje) pri novorojenčkih. HLHS je tudi najpogostejši vzrok srčne smrti pri dojenčkih v prvem tednu življenja.
Kaj se zgodi na HLHS?
Sindrom hipoplastičnega levega srca ima resne posledice: zaradi nerazvitosti in malformacij leve polovice srca je bolj ali manj neoperabilen. Desna polovica srca mora prevzeti svojo nalogo: črpati kri v krvni obtok telesa. To je za otroke mogoče le kmalu po rojstvu, ker imajo "kratke stike" v krvnem obtoku:
Arterijski duktus in jajčni foramen
Ductus arteriosus je neposredna vaskularna povezava pri nerojenem otroku med pljučno arterijo (izvira iz desnega prekata in vodi v pljučni obtok) in aorto - natančneje "padajočo" aorto (aorta descendens), ki vodi v telo obtok. Za krvni obtok ploda je pomembno:
Otrokovim pljučem ni treba in še ne morejo opravljati svoje funkcije v maternici (torej napolniti kri s kisikom). Namesto tega mati plodu dostavi kri s kisikom. Skozi popkovino prehaja v spodnjo veno otroka in naprej v desni atrij. Od tam teče skozi desni prekat v pljučno arterijo. Tu je le majhen del krvi usmerjen v še vedno "zaprta" pljuča. Namesto tega se večina preko ductus arteriosus transportira neposredno v glavno arterijo (aorto) in tako naprej v krvni obtok telesa.
Foramen ovale lahko uporabimo tudi za obvoz pljuč, ki začnejo delovati šele po rojstvu: To je naravna majhna odprtina v atrijskem septumu pri plodu (nerojen od 9. tedna nosečnosti do rojstva). Skozi to odprtino lahko del krvi iz popkovine, bogate s kisikom, teče neposredno iz desnega v levi atrij in se tako dovaja v krvni obtok telesa.
Po rojstvu "kratki stiki" izginejo
V prvih dneh po rojstvu se duktus arteriosus zapre in pljučni obtok se razširi: kri, ki teče iz desnega prekata v pljučno arterijo, zdaj popolnoma doseže pljuča, kjer se s kisikom napolni s kisikom. Nato se po pljučnih venah vrne v srce, na levo stran srca, ki ga nato črpa v krvni obtok telesa - vsaj pri dojenčkih brez HLHS.
Ovalna jama se običajno tudi sama zapre kmalu po rojstvu. Včasih ostane delno ali v celoti (odprta foramen ovale).
HLHS: Po rojstvu so "kratki stiki" bistveni za preživetje
Odprt arteriosus duktus in odprta ovalna oblika zagotavljata preživetje novorojenčkov s HLHS: kri, obogatena s kisikom, ki prihaja iz zdaj razširjenih pljuč in teče v levi atrij, lahko skozi odprt foramen oval doseže desni atrij. Tam se meša z deoksigenirano krvjo iz telesa.
Srce še naprej črpa to "mešano kri" v pljuča skozi desni prekat. Od tam del krvi teče skozi še vedno odprt arterijski duktus v krvni obtok telesa in tako vzdržuje oskrbo organov in drugih tkiv.
Zaprtje duktus arteriosusa kmalu po rojstvu ima torej dramatične posledice, če je prisoten hipoplastični sindrom levega srca. Nerazvit levi prekat skoraj ne more ali sploh ne vzdržuje krvnega obtoka v telesu.
Zaradi zaprtja foramen ovale se kri v levem atriju vrača nazaj v pljuča, ker ne more več priteči v desni atrij. Vendar desni prekat še naprej črpa kri v pljuča. Količina krvi v pljučih se hitro povečuje, dihanje pa se opazno poslabša.
Sindrom hipoplastičnega levega srca: simptomi
Sindrom hipoplastičnega levega srca se kaže s simptomi, takoj ko se duktus arteriosus začne zapirati po rojstvu (otroci s HLHS so zato ponavadi zdravi takoj po porodu). Prizadeti dojenčki hitro razvijejo znake kardiogenega šoka (= šok, ki izvira iz srca):
- hitro dihanje
- Zasoplost
- šibek pulz
- bledica
- modrikasto obarvanje kože in sluznic (cianoza)
- nizka telesna temperatura (hipotermija)
- presnovna acidoza (presnovna acidoza)
- Apatija (letargija)
- zmanjšano ali odsotno uriniranje (oligurija ali anurija) - tako da skoraj ni mokrih plenic
Zaradi nerazvitosti in malformacij leve polovice srca in aorte premalo krvi, bogate s kisikom, konča v krvnem obtoku telesa. Poleg tega se pretok krvi v pljuča še naprej povečuje z različnimi mehanizmi. To močno obremenjuje dihanje.
Če se stanje krvnega obtoka še naprej slabša, obstaja nevarnost srčnega in možganskega infarkta (možganska kap zaradi zmanjšanega pretoka krvi). Zaradi nezadostne oskrbe s krvjo se lahko pojavijo tudi poškodbe drugih organov (na primer jeter, črevesja).
Če se ductus arteriosus ne odpre takoj znova, tako da lahko desna polovica srca s tem "kratkim stikom" še naprej črpa kri v krvni obtok, bo otrok zaenkrat umrl zaradi srčno -žilne odpovedi!
Če ima novorojenček simptome, kot je opisano zgoraj, obstaja sum na hipoplastični sindrom levega srca. To še posebej velja, če se presnovna acidoza v krvi (presnovna acidoza) po dajanju kisika poslabša - pogost in značilen znak HLHS. Včasih se simptomi sprva napačno razlagajo kot "motnja prilagajanja". Če ste zaskrbljeni zaradi svojega otroka, je najbolje, da se ponovno pogovorite s pediatrom.
Hipoplastični sindrom levega srca: diagnoza
Po vsakem porodu pediatri med drugim poslušajo srce in izmerijo nasičenost s kisikom v krvi (pulzna oksimetrija). V HLHS pa so ti pregledi sprva pogosto normalni.
Hipoplastični sindrom levega srca je mogoče zanesljivo dokazati z ultrazvočnim pregledom srca (ehokardiografija). Z njihovo pomočjo lahko zdravnik oceni, kako izrazita sta nerazvitost in malformacije leve polovice srca in aorte ter kateri podtip HLHS je prisoten. Pregled z uporabo srčnega katetra je le redko potreben za diagnozo (več o tem postopku preberite tukaj).
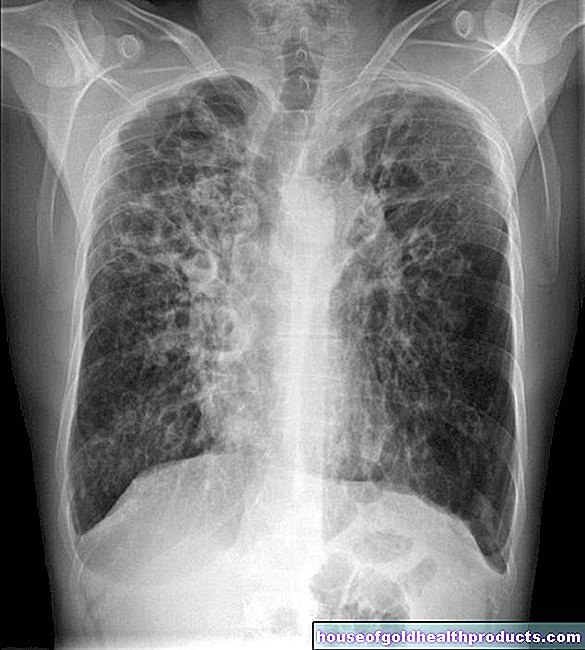
Nadaljnje študije ponujajo informacije o učinkih in možnih posledičnih poškodbah sindroma hipoplastičnega levega srca. Na primer, različne vrednosti krvi kažejo, kako izrazita je presnovna disfunkcija (hiperacidnost). Povečanje srčne mišice (kardiomegalija), ki je običajno prisotno pri hipoplastičnem sindromu levega srca, je mogoče videti na rentgenskih posnetkih prsnega koša (rentgenski pregled prsnega koša)-prav tako pa tudi povečan vzorec pljučnih žil. Rentgen lahko pokaže tudi kopičenje tekočine v pljučih (pljučni edem).
Pri večini prizadetih otrok se hipoplastični sindrom levega srca odkrije že v maternici - med enim od ultrazvočnih pregledov, ki so opravljeni med nosečnostjo, ali ultrazvočnim pregledom srca ploda. Zdravniki nato takoj po porodu začnejo zdravljenje HLHS.
Kako se zdravi hipoplastični sindrom levega srca?
Zdravniki nemudoma preselijo dojenčke s hipoplastičnim sindromom levega srca v enoto za intenzivno nego novorojenčkov ali enoto za intenzivno nego otrok s srčnimi boleznimi. Tam ga ne morete samo neprekinjeno spremljati, ampak tudi stabilizirati, dokler operacija ni mogoča.
Do takrat mora biti ductus arteriosus odprt: otroku damo infuzijo s prostaglandinom E1 (PEG1). Ta aktivna sestavina lahko prepreči, da bi se povezava kratkega stika med pljučno arterijo in glavno arterijo zaprla ali pa lahko ponovno popolnoma odpre kratek stik.
Če so zdravniki že odkrili srčno napako v maternici, novorojenčku damo infuzijo prostaglandina takoj po rojstvu.
Poleg tega se dojenčki s HLHS stabilizirajo in po potrebi zdravijo. Resno bolni dojenčki bodo morda potrebovali mehansko prezračevanje, da bodo majhnemu telesu zagotovili kisik. Včasih otrok s HLHS potrebuje tudi zdravila za izboljšanje delovanja srca in ožilja.
Tristopenjski kirurški poseg
Za nadaljnje preživetje dojenčkov s hipoplastičnim sindromom levega srca zdravniki običajno priporočajo večstopenjski kirurški poseg: srce in žile v bližini srca (na primer aorta, pljučna arterija) se "preoblikujejo" v treh posegih. Posledično lahko desni prekat v prihodnosti prevzame funkcijo nerazvitega levega prekata: črpa s kisikom bogato kri iz pljuč v krvni obtok telesa.
"Rabljena" kri, ki primanjkuje kisika, ki teče nazaj iz organov, teče neposredno v pljuča s preusmeritvijo brez podpore črpalke iz srca. Po treh posegih pljuča in krvni obtok v telesu delujejo praktično ločeno drug od drugega in ima samo eno srčno komoro kot "motor" (Fontanov obtok).
Urnik tristopenjskega kirurškega posega:
- 1. stopnja (Norwoodov postopek / Norwoodova operacija I, alternativno: hibridna terapija): v prvem tednu življenja
- 2. stopnja (dvosmerni Glennov ali Hemi-Fontanov postopek, imenovan tudi Norwoodova operacija II): v starosti od treh do šestih mesecev
- 3. stopnja (Fontanov postopek, tudi Norwood OP III): v starosti od 24 do 36 mesecev
Presaditev srca
V posebej hudih primerih je presaditev srca včasih boljša izbira terapije za hipoplastični sindrom levega srca kot tristopenjsko preoblikovanje srca in ožilja. Dokler ni na voljo ustreznega srca darovalca, zdravniki še naprej uporabljajo infuzije prostaglandinov (in druge potrebne ukrepe), da ohranijo otroka pri življenju. Na žalost to ne deluje vedno, ker je ponudba srca darovalcev omejena. Približno 20 odstotkov dojenčkov s HLHS umre med čakanjem na presaditev.
Nekateri otroci z enokomornim srcem sčasoma razvijejo izrazito srčno popuščanje, tudi po operaciji. V teh primerih je pogosto potrebna tudi presaditev srca.
Življenje s HLHS
Hipoplastično levo srce zahteva, da nekateri ljudje jemljejo dolgotrajna antikoagulantna zdravila, da preprečijo nastanek krvnih strdkov. Mnogi otroci potrebujejo tudi eno ali več zdravil za delovanje srca.
Nekateri otroci s HLHS morajo jemati antibiotike pred zobozdravnikom ali pred določenimi operacijami (npr. Na dihalih). S tem želimo preprečiti bakterijsko vnetje notranje obloge srca (endokarditis), do katerega lahko pride zaradi takšnih posegov.
Otroci, ki jim je bilo darovano srce darovalca, morajo doživljenjsko jemati imunosupresive - zdravila, ki zavirajo imunski sistem, da ne zavrne tujega organa. Kot stranski učinek so prizadeti bolj nagnjeni k okužbam. Poleg tega imunosupresivi povzročajo patološke spremembe v žilah, ki oskrbujejo srce (koronarne arterije) pri mnogih otrocih v prvih petih letih. Potem bo potrebna nova presaditev srca.
HLHS: Zapleti
Nekateri otroci dobijo aritmije. Če srce bije prepočasi, bo morda potreben srčni spodbujevalnik. Operirano HLHS srce pa lahko tudi zelo hitro bije. V teh primerih lahko pomagajo tudi zdravila. Zdravniki lahko izbrišejo določen del srčne mišice (ablacija), tako da se lahko električni impulzi ponovno redno širijo.
Možna posledica HLHS - tudi po uspešni operaciji - je oslabljeno enokomorno srce. Po drugi strani pa lahko zdravilo deluje v blagi obliki. Vendar pa je včasih potrebna presaditev srca.
Po operaciji HLHS se tlačni pogoji v krvnem obtoku spremenijo. Na primer, tlak v veni cavi se poveča. Posledično beljakovine pobegnejo iz krvi v črevesje, kjer povzročijo drisko (sindrom izgube beljakovin / enteropatija). Otroci s hipoplastičnim sindromom levega srca lahko razvijejo ta zaplet s starostjo. Posledično se pri nekaterih ljudeh izguba beljakovin pojavi šele v adolescenci.
Na tovrstne dogodke (bronhitis fibroplastica) lahko vplivajo tudi pljuča, natančneje bronhi. Prizadeti otroci trpijo zaradi iztekanja beljakovin in tekočine, ki vsebuje fibrin, močnih napadov kašlja in včasih razvijejo hude težave z dihanjem. Zdravniki nato poskušajo z različnimi pregledi in ukrepi ublažiti simptome. Prehrana, bogata z beljakovinami, je lahko koristna ali potrebna, če se izgubi preveč beljakovin.
Razvojne motnje so pogosto povezane s hipoplastičnim sindromom levega srca. Zato je pomembno, da za otroke trajno skrbijo specialisti pediatri in da prejmejo ciljno zgodnjo podporo.
Kakovost življenja otrok s HLHS
Splošna kakovost življenja se razlikuje od primera do primera. Nekateri otroci HLHS lahko živijo skoraj normalno (igra, vrtec, šola, lahka vadba). Drugi so večkrat utrpeli hude izgube zmogljivosti. Vendar je telesna zmogljivost ljudi s sindromom hipoplastičnega levega srca običajno na splošno omejena v primerjavi z zdravimi ljudmi.
HLHS: pričakovana življenjska doba
Potek in prognoza sindroma hipoplastičnega levega srca sta v veliki meri odvisna od vrste in resnosti srčne napake ter časa zdravljenja. HLHS je vsekakor smrtno nevarna: če se otrok rodi s HLHS, je njegovo takojšnje preživetje odvisno od tega, ali je duktus arteriosus odprt ali ponovno odprt, dokler otrok ni operiran (ali dobi novo srce). Če se ne zdravi, umre v nekaj dneh do tednih.
Kakšna bo pričakovana življenjska doba in dolgoročna prognoza pri operiranem hipoplastičnem sindromu levega srca, ni mogoče natančno napovedati. Po različnih študijah je 50 do 80 odstotkov prizadetih otrok po petih letih še vedno živih. 10-letna stopnja preživetja je približno 50 do 70 odstotkov.
Stopnja 5-letnega preživetja po presaditvi srca je podobna tisti po večstopenjskem kirurškem posegu.
Večina današnjih otrok s HLHS bo zaradi izboljšanih terapij verjetno postala polnoletna. Če pa se hipoplastični sindrom levega srca pojavi kot del genetskega sindroma (kot je trisomija 21, Turnerjev sindrom) ali skupaj z drugimi malformacijami, se napoved poslabša.
Tags.: organskih sistemov fitnes oči



















.jpg)