Hiperholesterolemija
Florian Tiefenböck je študiral medicino ljudi na LMU v Münchnu. Marca 2014 se je kot študent pridružilju in od takrat uredniško skupino podpira z medicinskimi članki. Po prejemu zdravniške licence in praktičnega dela na področju interne medicine v Univerzitetni bolnišnici Augsburg je od decembra 2019 stalni član ekipe in med drugim zagotavlja medicinsko kakovost orodij
Več objav avtorja Florian Tiefenböck Vse vsebine preverjajo medicinski novinarji.S hiperholesterolemijo imajo ljudje povišano raven holesterola v krvi. Hiperholesterolemija je ena od motenj presnove lipidov. Obstaja veliko razlogov za visoko raven holesterola. Žilna kalcifikacija je nevarna posledica. Lahko povzroči resne bolezni srca, kot je srčni napad. Za zdravljenje hiperholesterolemije morajo bolniki spremeniti svoj življenjski slog, poiskati zdravljenje za vzroke in odpraviti dejavnike tveganja. Vse, kar morate vedeti o hiperholesterolemiji, preberite tukaj.
Kode ICD za to bolezen: Kode ICD so mednarodno priznane kode za medicinske diagnoze. Najdemo jih na primer v zdravniških pismih ali potrdilih o nezmožnosti za delo. E78

Hiperholesterolemija: opis
Hiperholesterolemija je motnja presnove maščob v telesu. To poveča količino holesterola v krvi. Holesterol (holesterol) je bistvena naravna snov v živalskih celicah. Je izredno pomemben za strukturo celične membrane. Poleg tega je holesterol potreben za proizvodnjo žolčnih kislin za prebavo maščob v črevesju in za sintezo spolnih hormonov (testosteron, estradiol, progesteron). Iz holesterola nastajata tudi stresni hormon kortizol in glasna snov aldosteron (ravnotežje vode in soli).
Le majhen del holesterola zaužijemo s hrano. Precej večji delež proizvede telo samo, predvsem v jetrih in črevesni sluznici. Ta proces se imenuje biosinteza holesterola. Ta kot vmesni produkt proizvaja 7-dehidroholesterol. Ta snov je predhodnica vitalnega vitamina D.
Običajno je skupna raven holesterola v krvi manjša od 200 miligramov holesterola na deciliter. Zdravniki menijo, da je rahlo povišana raven holesterola (200-239 mg / dl) mejna. Če vrednosti še naprej naraščajo, je raven holesterola previsoka, to je hiperholesterolemija.
Lipoproteini
Holesterol je v človeškem telesu le približno 30 odstotkov prostega. Preostalih 70 odstotkov je povezanih z maščobnimi kislinami (estri holesterola). Kot maščobi podobna snov je holesterol netopen v vodi. Da pa se lahko prenaša v krvi, mora postati topna v vodi. V ta namen se holesterol in estri holesterola združujejo z drugimi snovmi. Skupaj z lipidi (maščobe: trigliceridi, fosfolipidi) in beljakovinami (apoproteini) tvori komplekse maščob-beljakovin, tako imenovane lipoproteine.
Glede na sestavo ločimo različne lipoproteine. Najpomembnejši so hilomikroni, VLDL (lipoproteini zelo nizke gostote), LDL (lipoproteini nizke gostote) in HDL (lipoproteini visoke gostote). Obstajata tudi IDL (lipoproteini vmesne gostote), ki stoji med LDL in VLDL, in lipoprotein a, ki je po strukturi podoben LDL.
Hilomikroni prenašajo prehranske maščobe (vsebnost trigliceridov 85 odstotkov) iz črevesja v telo. VLDL pa je sestavljen predvsem iz trigliceridov, ki nastajajo v jetrih. Ta lipoprotein se sčasoma pretvori v IDL in LDL. Pri tem izgubi maščobe, raven holesterola pa se poveča.
Lipoproteini LDL in HDL imajo ključno vlogo pri hiperholesterolemiji. Sestavljajo jih večinoma holesterol in ohranjajo ravnovesje holesterola. LDL prenaša holesterol iz jeter po krvi do preostalih telesnih celic. Povišan LDL pomeni tudi povišane vrednosti holesterola do hiperholesterolemije. Posledično se holesterol odlaga v krvnih žilah in tako vodi do arterioskleroze (plaki, "žilna kalcifikacija"). Lipoproteinski HDL temu nasprotuje. Odvečni holesterol prenaša nazaj v jetra in tako preprečuje visoke ravni holesterola.
Zato je LDL znan tudi kot "slab", HDL pa kot "dober holesterol".
Hiperholesterolemija kot skupina motenj presnove lipidov
Hiperholesterolemija je posledica motnje v presnovi lipidov in je povezana s povišanjem ravni holesterola. Motnje presnove lipidov so znane tudi kot hiperlipoproteinemija, hiperlipidemija ali dislipidemija. Poleg hiperholesterolemije vključuje tudi hipertrigliceridemijo. Poleg tega obstaja kombinirana hiperlipidemija. Prizadeti imajo v krvi visok holesterol in trigliceridne maščobe.
Hiperholesterolemija: simptomi
Hiperholesterolemija, to je zvišana raven holesterola v krvi, sama po sebi ne povzroča nobenih simptomov. Namesto tega je hiperholesterolemija znak drugih bolezni. Dolgoročno pa ima lahko visok holesterol v krvi resne posledice.
arterioskleroza
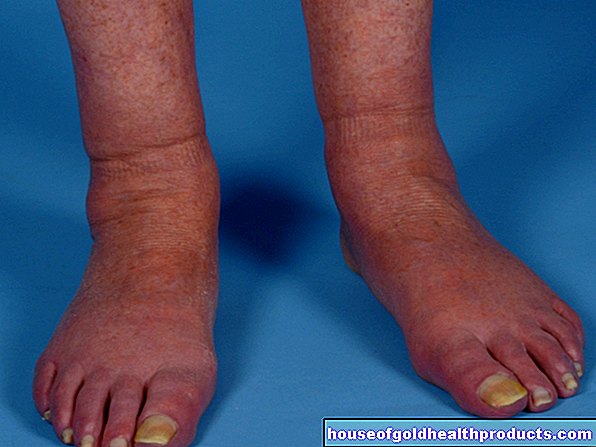
LDL je odgovoren za porazdelitev holesterola v telesu, ki se običajno poveča pri hiperholesterolemiji. Če se znižajo lipoproteini HDL, je moten tudi transport holesterola nazaj v jetra. Posledica je hiperholesterolemija. Presežek holesterola se odlaga v stenah žil. Nato se sproži proces, ki na koncu poškoduje žile (arterije = arterije). Ker se s holesterolom v steni žile nabirajo maščobe, ogljikovi hidrati, sestavine krvi, vlaknasto tkivo in kalcij. Hiperholesterolemija tako vodi v arteriosklerozo, popularno znano kot žilna kalcifikacija.
CHD in srčni napad
S kalcifikacijo žil se arterije vse bolj zožujejo. Če so prizadete srčne žile, zdravniki govorijo o koronarni bolezni srca (CHD). Na ta način lahko hiperholesterolemija povzroči tudi srčni infarkt. Tveganje za srčni infarkt se približno podvoji s skupno koncentracijo holesterola (HDL plus LDL) 250 mg / dl. S skupno vrednostjo več kot 300 mg / dl je štirikrat večja kot pri ljudeh z normalno raven holesterola. Koronarne arterije so v nekaterih primerih skoraj popolnoma zaprte in srčna mišica ne more več biti pravilno oskrbljena s kisikom. Trpeči se pritožujejo zaradi občutka pritiska ali bolečine v prsih. Srčni utrip, omotica, znojenje in težko dihanje so tudi znaki srčnega napada.
PAOD in kap
Če so arterije nog poškodovane zaradi hiperholesterolemije, se lahko razvije občasna klavdikacija. Zdravniki govorijo o PAOD (okluzivna bolezen perifernih arterij). Bolniki trpijo zaradi bolečih motenj krvnega obtoka, zlasti pod stresom (npr. Na sprehodu). Če se zaradi hiperholesterolemije zožijo vratne in možganske arterije, lahko to povzroči pomanjkanje kisika v možganih. Obstaja nevarnost kratkotrajnih (TIA = prehodni ishemični napad) nevroloških okvar, kot je paraliza na eni strani ali celo možganska kap (ishemični možganski infarkt).
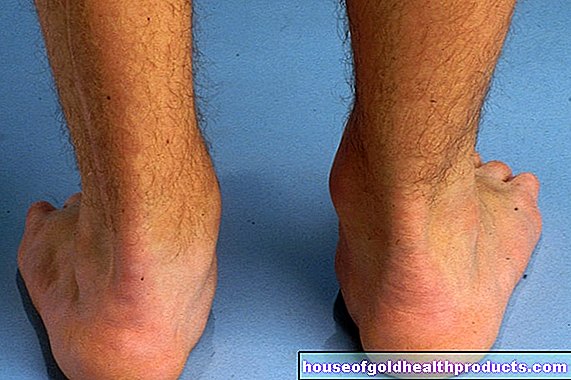
Ksantomi
Xathome so maščobne obloge v tkivih, predvsem v koži.Zaradi hiperholesterolemije, pa tudi hipertrigliceridemije se maščobe in holesterol na primer nabirajo na trupu ali rokah in tvorijo rumeno-oranžna odebelitve kože (ploski ksantomi). Če se na veke odlaga visok holesterol, zdravniki govorijo o ksantelazmi.
Večja odebelitve kože rumeno-rjavkaste barve na komolcih ali kolenih se imenujejo gomoljasti ksantomi. Ksantomi na prstu ali Ahilove tetive so tudi simptomi hiperholesterolemije. Rumenkaste grudice na pordeči koži, zlasti na zadnjici in izteznih straneh rok in nog, so značilne za hipertrigliceridemijo. V medicini se ta kožna stanja imenujejo eruptivni ksantomi. Maščobne obloge na ročnih linijah običajno govorijo o povečanju IDL in VLDL.
Hiperholesterolemija očesa
Previsok holesterol se lahko kopiči tudi v očesni roženici. Na robu roženice je viden zamegljen obroč sivo-bele barve. Zdravniki v tem primeru govorijo o arcusu (lipoides) corneae. Ta lipidni obroč je pogost pri starejših in velja za neškodljiv. Pri odraslih, mlajših od 45 let, pa je jasen pokazatelj hiperholesterolemije.
Hiperholesterolemija: vzroki in dejavniki tveganja
Hiperholesterolemija je bolj simptom kot zgolj klinična slika. To velja tudi za druge hiperlipidemije. Večinoma so posledica druge bolezni ali določenega načina življenja. Glede na vzrok hiperholesterolemije ločimo tri skupine.
Reaktivno-fiziološka oblika
V to skupino spada na primer prehrana z visokim holesterolom. Kot odgovor na to je presnova maščob v človeškem telesu preobremenjena. Prekomerno vnesenega holesterola ni mogoče izločiti dovolj hitro in povzroči visoke ravni holesterola v krvi. Alkohol lahko vodi tudi do hiperholesterolemije, zlasti s povišanim IDL v krvi, v reaktivno-fiziološki obliki pa se lahko povečana raven holesterola odkrije le začasno. Po kratkem času se vrednosti spet normalizirajo.
Sekundarna oblika
Pri sekundarni obliki hiperholesterolemije druge bolezni povzročajo visoko raven holesterola. Ti vključujejo na primer diabetes mellitus. LDL običajno absorbirajo nekatere receptorske strukture (receptorji LDL) v telesnih celicah. To znižuje visoko raven holesterola v krvi. Ravno ta privzem LDL zamuja pri sladkorni bolezni tipa 1, saj pri tem manjka prenosna snov insulin. Holesterol torej ostane v krvi in bolnik razvije hiperholesterolemijo. Pri debelosti se poveča tvorba LDL holesterola. Poleg tega insulin ne deluje več pravilno (odpornost proti insulinu, sladkorna bolezen tipa 2). Maščobne kisline vse bolj dosežejo jetra, kar poveča VLDL (hipertrigliceridemijo).
ščitnice
Nizko aktivna ščitnica (hipotiroidizem) lahko povzroči tudi hiperholesterolemijo. Pri hipotiroidizmu se zmanjšajo škrlatne snovi, ki so glasnik. Vendar pomembno vplivajo na presnovne procese v telesu. Z nizkimi ščitničnimi hormoni se na primer tvori manj receptorjev LDL, kar na koncu privede do povišane ravni holesterola.
Nefrotski sindrom in holestaza
Nefrotski sindrom nastane zaradi okvare ledvic. Značilno je, da so v urinu povečane ravni beljakovin (proteinurija), znižane ravni beljakovin v krvi (hipoproteinemija, hipoalbuminemija) in zadrževanje vode v tkivu (edem). Toda hiperholesterolemija in trigliceridemija sta tudi klasična znaka nefrotskega sindroma. "Dober" HDL holesterol se pogosto zmanjša. Poleg tega kopičenje žolča v žolčnih kanalih (holestaza) vodi do zvišanja vrednosti lipoproteinov in s tem do hiperholesterolemije.
Zdravila
Številna zdravila lahko negativno vplivajo tudi na presnovo lipidov. Večina pripravkov kortizona vodi v hiperholesterolemijo. Zdravljenja z estrogeni, tabletami, vodnimi tabletami (tiazidi) ali zaviralci beta običajno povečajo trigliceride v krvi. Poleg tega so pri nosečnicah opazili visoko raven holesterola. V tem primeru pa hiperholesterolemija skoraj nima vrednosti bolezni.
Primarna oblika
To imenujemo tudi družinska ali dedna (dedna) hiperholesterolemija. Vzrok visokih ravni holesterola je napaka v genetski sestavi. Strokovnjaki razlikujejo poligensko od monogenske hiperholesterolemije. Pri poligenetski hiperholesterolemiji več napak v gradnikih človeškega genoma (genov) vodi do nekoliko zvišane ravni holesterola. Običajno se dodajo zunanji dejavniki, kot sta slaba prehrana in pomanjkanje gibanja.
Družinska monogenetska hiperholesterolemija
Pri monogenski hiperholesterolemiji je napaka izključno v genu, ki vsebuje informacije za proizvodnjo receptorjev LDL. Uporabljajo se za odstranjevanje holesterola LDL iz krvi. Pri monogenetski družinski hiperholesterolemiji so ti receptorji bodisi popolnoma odsotni bodisi je njihova funkcija popolnoma odsotna (homozigotni nosilci) ali pa so receptorji manj aktivni (heterozigotni nosilci). Prizadete osebe brez zdravega gena (homozigoti) imajo prve simptome že v otroštvu ali adolescenci. Heterozigoti imajo tako bolne kot zdrave gene in ponavadi doživijo prve srčne napade v srednjih letih, razen če se ne zdravi njihova hiperholesterolemija. Družinska hiperholesterolemija se lahko podeduje (avtosomno dominantno dedovanje).
Hiperholesterolemija zaradi različnih apolipoproteinov
Druga genetska napaka lahko vpliva na apolipoprotein B100. Ta beljakovina sodeluje pri izgradnji LDL in pomaga celicam pri absorpciji LDL holesterola. Natančneje, deluje tako, da veže LDL na svoj receptor. Če je delovanje apolipoproteina B100 moteno, ostane v krvi več holesterola. Ta hiperholesterolemija je lahko tudi dedna (avtosomno dominantna). Poleg apolipoproteina B100 obstajajo tudi različne oblike apolipoproteina E. Medicina je ugotovila, da se hiperholesterolemija pojavlja predvsem pri ljudeh z apolipoproteini E 3/4 in E 4/4. Prav tako imate povečano tveganje za razvoj Alzheimerjeve bolezni.
Hiperholesterolemija zaradi PCSK9
PCSK9 (proprotein konvertaza subtilisin / keksin tipa 9) je endogeni protein (encim), ki se pojavlja predvsem v jetrnih celicah. Ta encim veže receptorje LDL, nato pa se razgradi. Posledično lahko jetrne celice "lovijo" manj holesterola iz krvi. Pojavi se hiperholesterolemija. Študije so pokazale, da nekatere napake v genskem materialu (mutacije) encima povečajo njegov učinek (povečanje funkcije). Posledično visoka raven holesterola še naprej narašča. Vendar pa so bili opisani tudi primeri, ko je PCSK9 izgubil svojo funkcijo zaradi mutacij (izguba funkcije), zaradi česar se zmanjša tveganje za hiperholesterolemijo.
Druge dedne dislipidemije
Druge motnje presnove lipidov lahko temeljijo tudi na genetskih napakah. Tudi tukaj imajo prizadeti običajno visoko raven holesterola v krvi:
|
bolezen |
motnje |
Značilnosti bolezni |
|
Družinska kombinirana hiperlipoproteinemija |
|
|
|
Družinska hipertrigliceridemija |
|
|
|
Družinska disbetalipoproteinemija |
|
|
|
Hiperhilomikronemija |
|
|
|
Družinska hipoalfa-lipoproteinemija |
|
|
Poleg tega se lahko poveča lipoprotein a. Sestavljen je iz LDL in apolipoproteina a. Med drugim zavira procese strjevanja krvi, zlasti pri raztapljanju krvnih strdkov (konkurent plazminogena). To pospeši kalcifikacijo žil (krvni strdki sodelujejo pri nastanku plaka v stenah žil). V primeru hiperholesterolemije LDL lipoprotein a poveča tudi tveganje za bolezni srca in ožilja.
Hiperholesterolemija: diagnoza in pregled
Hiperholesterolemijo določimo s krvno preiskavo. V mnogih primerih se povišana raven holesterola po nesreči opazi. Raven holesterola vam lahko določi vaš družinski zdravnik ali specialist interne medicine (internist). Če želite to narediti, vzame vzorce krvi. Ta vzorec krvi je treba vzeti na tešče, najbolje po dvanajsturnem postu (še posebej pomembno za trigliceride). Nato se v laboratoriju pregleda kri za trigliceride, LDL in HDL ter celokupni holesterol in po možnosti tudi za lipoprotein a. Če se vrednosti povečajo, se kri ponovno odvzame, tokrat po jedi. Naslednje smernice veljajo za zdrave odrasle brez dejavnikov tveganja za žilno kalcifikacijo:
|
LDL holesterol |
<160 mg / dl |
|
HDL holesterol |
> 35-40 mg / dl |
|
Skupni holesterol |
|
|
Trigliceridi |
<150-200 mg / dl |
|
Lipoprotein a (Lp a) |
<30 mg / dl |
Če je bila pri odvzemu krvi ugotovljena hiperholesterolemija, bo zdravnik vrednosti preveril po približno štirih tednih. Raven LDL in HDL holesterola lahko uporabi tudi za določitev "indeksa tveganja za arteriosklerozo". V ta namen se vrednost LDL deli z vrednostjo HDL (količnik LDL / HDL). Rezultat pod dvema pomeni majhno tveganje, vrednosti nad štirimi visoko tveganje za poškodbe žil.
Ker je hiperholesterolemija simptom, morajo zdravniki postaviti natančnejšo diagnozo. V ta namen je Nemško društvo za znanost o maščobah objavilo shemo, s pomočjo katere lahko hiperholesterolemijo pripišemo bolezni.
|
Raven holesterola LDL v krvi |
Družinska anamneza za koronarno arterijsko bolezen (CHD) |
diagnoza |
|
> 220 mg / dl |
pozitivno |
Družinska hiperholesterolemija |
|
negativno |
Poligenska hiperholesterolemija | |
|
190-220 mg / dl |
pozitivno |
Družinska kombinirana hiperlipidemija (zlasti s povišanimi trigliceridi) |
|
negativno |
Poligenska hiperholesterolemija | |
|
160-190 mg / dl |
pozitivno |
Družinska kombinirana hiperlipidemija (zlasti s povišanimi trigliceridi) |
|
negativno |
Čisto prehranska hiperholesterolemija |
Anamneza (anamneza)
Zbiranje anamneze (anamneze) je v primeru hiperholesterolemije ključnega pomena. Zdravniku posreduje informacije o možnih vzrokih in dejavnikih tveganja. Zdravnik vas bo vprašal o vaših prehranjevalnih navadah in porabi alkohola ali cigaret. Zdravniku povejte tudi o vseh znanih boleznih, kot je sladkorna bolezen, bolezni ščitnice ali jeter. Med drugim bi lahko zdravnik postavil naslednja vprašanja:
- Ali kadiš? Koliko alkohola približno pijete?
- Ali že trpite zaradi bolezni? Če da, pod katerimi?
- Ali jemljete zdravila za stalno in kako se imenujejo?
- Ali včasih ob sprehodu občutite bolečine v nogah, včasih tako hude, da se morate ustaviti?
- Ali je bila v vaši družini diagnosticirana hiperholesterolemija?
Zdravniški pregled
Po podrobnem vprašanju vas bo zdravnik fizično pregledal. Dejavnike tveganja, kot je prekomerna telesna teža, je mogoče ugotoviti na prvi pogled. Pomembno je tudi, kako se maščoba porazdeli. Zlasti trebušna maščoba je zaskrbljujoča v povezavi s hiperholesterolemijo. Zdravnik lahko izračuna vaš BMI (indeks telesne mase) glede na vašo težo in višino. Zdravnik meri tudi krvni tlak in utrip ter posluša srce in pljuča (auskultacija). Poleg tega lahko voda (edem) in maščobne obloge v koži ali na mišičnih tetivah (ksantomi) kažejo na hiperholesterolemijo. Maščobne obloge v očesu (obroč motnosti, arcus corneae) prav tako kažejo na moten metabolizem lipidov.
Izračun tveganja
V okviru preiskav telesa in krvi lahko zdravnik določi vrednost tveganja za bolezni srca in ožilja. Vrednost označuje, kako visoko je tveganje, da bo zadevni bolnik v naslednjih desetih letih doživel srčni napad. Za to obstajajo različni računski sistemi. Kalkulatorji tveganja PROCAM in CARRISMA, Framinghamova ocena, zlasti v ZDA, in ocena ESC za smrtne dogodke so zelo razširjeni. Vsi med drugim upoštevajo povišano raven holesterola.
Nadaljnje raziskave
Zdravnik vam bo morda dal dodatne teste. Če obstajajo znaki bolezni, ki povzročajo hiperholesterolemijo, jih je treba raziskati. S pomočjo ultrazvoka (sonografija) lahko zdravnik vizualizira tudi stanje velikih arterij - na primer karotidnih arterij - in oceni stopnjo žilne kalcifikacije. Pretok krvi v arterijah je mogoče slišno preveriti tudi s tako imenovano Dopplerjevo sondo (dupleksna sonografija). Če sumite na dedno hiperholesterolemijo, lahko diagnozo potrdijo genetski in družinski testi.
Hiperholesterolemija: zdravljenje
Primarni cilj terapije s hiperholesterolemijo je zmanjšati tveganje za nevarne žilne kalcifikacije in s tem za bolezni srca in ožilja. Zdravljenje mora ohranjati LDL in HDL holesterol ter trigliceride v določenem ciljnem območju. V vseh primerih se trigliceridi znižajo pod 150 mg / dl. V idealnem primeru je holesterol HDL nad 40 mg / dl pri moških in več kot 50 mg / dl pri ženskah. Pri zniževanju hiperholesterolemije LDL na ciljno vrednost vplivajo kateri koli dejavniki tveganja ali obstoječe bolezni. Dejavniki tveganja vključujejo:
- Visok krvni tlak (arterijska hipertenzija)
- kajenje
- Srčne bolezni pri bližnjih sorodnikih (CHD / miokardni infarkt pri sorodnikih prve stopnje; pri moških pred 60. letom, pri ženskah pred 70. letom starosti)
- Starost (moški nad 45 let, ženske nad 55 let)
- HDL holesterol <40 mg / dl
Trenutno obstajajo različne vodilne vrednosti. Za primarno hiperholesterolemijo je v skladu s priporočili nemškega združenja za boj proti motnjam presnove lipidov in njihovim posledicam (Lipid-Liga, 2011) ciljna vrednost pod 160 mg / dl namenjena manj kot dvema od teh dejavnikov tveganja.
Če ima bolnik s hiperholesterolemijo dva ali več dejavnikov tveganja, mora biti holesterol LDL pod 130 mg / dl. Če prizadeta oseba trpi zaradi žilne bolezni (npr. Enako velja, če je izračunano 10-letno tveganje (npr. PROCAM) več kot 20 odstotkov. Če ima bolnik tako žilno bolezen kot sladkorno bolezen, mora biti vrednost holesterola LDL manjša od 70 mg / dl.
Cilji nemškega združenja za kardiologijo pri zdravljenju hiperholesterolemije
Tu strokovnjaki sledijo priporočilom Evropskega združenja kardiologov ESC. Tako je bil razvit model SCORE, v katerem se upoštevajo spol, starost, stanje kajenja, vrednost sistoličnega (zgornjega) krvnega tlaka in splošne povišane vrednosti holesterola. Rezultat ESC ocenjuje tveganje smrtnega srčno -žilnega dogodka v naslednjih desetih letih. Poleg tega so bolniki razdeljeni v štiri skupine:
|
tveganje |
Pogoj (če obstaja, je bolnik že uvrščen v to skupino tveganja) |
|
nizka |
|
|
zmerno povečal |
|
|
visoko |
|
|
zelo visoko |
|
Bolniki z nizkim tveganjem bi morali spremeniti življenjski slog, če je njihova raven holesterola nad 100 mg / dl. Zdravljenje z zdravili se upošteva le, če hiperholesterolemija LDL dlje časa ostane nad 190 mg / dl.Če se tveganje zmerno poveča, strokovnjaki priporočajo znižanje visoke ravni holesterola pod 115 mg / dl z izboljšanjem življenjskega sloga in prehranjevalnih navad ter po potrebi z zdravili.
Visoko tvegano hiperholesterolemijo je treba z zdravili zmanjšati na manj kot 100 mg / dl. Bolniki z zelo visokim tveganjem bi morali imeti raven LDL pod 70 mg / dL. Če ta cilj zdravljenja ni dosežen, strokovnjaki priporočajo znižanje visokega holesterola za vsaj polovico začetne vrednosti.
Strogo gledano, te smernice ne obravnavajo zdravljenja dejanske hiperholesterolemije. Če je na primer raven holesterola pri bolnikih z nizkim tveganjem med 70 in 100 mg / dl, zdravljenje ni potrebno. Če je tveganje zelo veliko, se na tem področju takoj uporabijo zdravila za preprečevanje nadaljnjih bolezni srca in ožilja.
Hiperholesterolemije torej preprosto ne opredeljujejo povišane ravni holesterola nad 200 mg / dl. Odvisno od vrste in števila obstoječih dejavnikov tveganja gre za različne ravni holesterola za prizadetega posameznika.
Zato nekateri strokovnjaki ne govorijo o zdravljenju hiperholesterolemije, ampak o terapiji za zniževanje lipidov ali holesterola. To preprečuje povečano tveganje za bolezni srca in ožilja - še posebej, če obstaja hiperholesterolemija - (sekundarna preventiva) in je na primer namenjeno preprečevanju nadaljnjih življenjsko nevarnih bolezni po srčnem infarktu (terciarna preventiva).
Ravni zdravljenja hiperholesterolemije
V prvi vrsti je sprememba načina življenja in prehranjevalnih navad. Debeli bolniki bi morali poskušati doseči normalno telesno težo. Ljudje z normalno težo morajo ohraniti svojo težo. Mnogi bolniki si vedno zastavijo vprašanje "Previsok holesterol, kaj storiti?". Naslednji nasveti vam lahko pomagajo pri boju ali preprečevanju hiperholesterolemije.
V vsakdanjem življenju se ukvarjajte s športom ali bodite zavestno aktivni!
Na primer, namesto z dvigalom se povzpnite po stopnicah! Namesto avtomobila v službo vzemite kolo! To ne le preprečuje hiperholesterolemijo LDL, ampak tudi znižuje raven trigliceridov. Poleg tega se "dober" HDL povečuje. Poleg tega je to najučinkovitejši način za hujšanje in preprečevanje nadaljnjih bolezni srca in ožilja ali sladkorne bolezni!
Izogibajte se pretirani uporabi masla!
Mnogim bolnikom se že zdi koristno zamenjati maslo z dietno margarino in rastlinskimi olji. Na splošno je visoka vsebnost nenasičenih maščobnih kislin koristna, nasičenim maščobnim kislinam pa se je treba izogibati. Nekateri strokovnjaki domnevajo, da se na ta način lahko zniža visoka raven holesterola za približno enajst odstotkov. Priporočljivi so izdelki s fitosteroli (npr. Sitostanol). Zavirajo absorpcijo holesterola in bi morali biti tudi sposobni omejiti njegovo proizvodnjo v telesu. Otroci in mladostniki s hiperholesterolemijo priporočajo dnevni vnos približno enega do treh gramov. Preveč fitosterolov pa ima nasprotni učinek. So zelo podobni holesterolu in lahko povzročijo žilno kalcifikacijo.
Pazite in se izogibajte skrite maščobe!
To večinoma najdemo v mleku in mlečnih izdelkih (sir!), Klobasi, omakah in pripravljenih jedeh. Hitra hrana ima običajno tudi veliko maščob. Namesto tega uporabite izdelke z zmanjšano vsebnostjo maščob za preprečevanje hiperholesterolemije. Izberite tudi pusto meso in klobase z nizko vsebnostjo nasičenih maščob. Sem spadajo na primer ribe z nizko vsebnostjo maščob, kot so postrv ali trska, divjačina, teletina in perutnina.
Pripravljajte obroke z nizko vsebnostjo maščob! Jejte sadje in zelenjavo vsak dan!
Kuhajte brez maščobe! Žar in dušenje sta primerni metodi priprave za zmanjšanje ali preprečevanje hiperholesterolemije. Strokovnjaki priporočajo tudi uživanje sadja in zelenjave kot surove zelenjave (npr. V solati).
Zmanjšajte živila z visokim holesterolom!
Sem spadajo zlasti rumenjaki (in njihova nadaljnja predelava, na primer majoneza), drobovina ali školjke in raki.
Bodite pozorni na beljakovine in vlaknine!
Zlasti rastlinske beljakovine, ki jih najdemo zlasti v sojinih izdelkih, lahko znižajo hiperholesterolemijo. Ker to poveča absorpcijo LDL in zniža visoko raven holesterola. Vlaknine pa vas dolgo zadržujejo in tako pogosto preprečujejo prenajedanje. Ovseni otrobi, pektin, guar in psilij naj bi celo neposredno vplivali na hiperholesterolemijo. Veliko vlaken pa lahko oslabi ali odpravi učinke zdravil za zniževanje holesterola.
Prenehajte kaditi in pijte alkohol le zmerno!
V primeru hude hipertrigliceridemije zdravniki celo priporočajo popolno izogibanje alkoholu. To lahko pomaga tudi pri preprečevanju drugih zdravstvenih težav, kot je okvara jeter. Poleg tega, če imate hiperholesterolemijo s povišanimi trigliceridi, se izogibajte brezalkoholnim pijačam, ki vsebujejo sladkor.
Raje "kompleksne" ogljikove hidrate!
Ogljikovi hidrati so sestavljeni iz molekul sladkorja, ki so nanizani skupaj kot biseri v verigi. Kratke verige se hitro absorbirajo in so bolj verjetno škodljive za ravnovesje sladkorja v telesu. So v posebej sladkih jedeh (npr. Sladkarijah). Vendar so ogljikovi hidrati pomemben vir energije. Zato jejte dolgo verižne, kompleksne ogljikove hidrate, kot so polnozrnata.
Ostanite uravnoteženi!
Preveč težke diete bodo škodile telesu kot koristi! Zato je pri spremembi pomembno, da se dolgoročno naučite drugih prehranjevalnih navad in se ne naenkrat odrečete vsemu. Pogosti neuspešni poskusi prehrane dejansko povečajo tveganje za bolezni srca in ožilja. Zato nutricionisti raje govorijo o prehrani z maščobami: spremeniti morate le del svojih prehranjevalnih navad in se osredotočiti na rastlinske namesto na živalske maščobe.
Sestava hrane
Nemško društvo za boj proti motnjam presnove lipidov in njihovim posledicam (Lipid League) zagovarja naslednje priporočilo glede sestave dnevne prehrane:
|
hranilo |
Količina ali delež celotnega vnosa energije na dan |
primerne vzorce hrane |
|
ogljikovi hidrati |
50-60 odstotkov |
Sadje, krompir, zelenjava, žitni izdelki |
|
beljakovine |
10-20 odstotkov |
Ribe, pusto perutnino, mleko z nizko vsebnostjo maščob (izdelki) |
|
Vlakno |
več kot 30 gramov na dan |
Zelenjava, sadje, polnozrnati izdelki, ovseni otrobi (žita) |
|
maščobe |
25-35 odstotkov |
Maslo, maščoba za cvrtje, maščobno meso in mlečni izdelki Pazite se skrite maščobe! |
|
Maščobne kisline |
nasičenih 7-10 odstotkov |
živalske maščobe |
|
mononenasičenih 10-15 odstotkov polinenasičenih 7-10 odstotkov |
Canola, oljka, soja, koruzni kalčki, sončnično olje, dietna margarina | |
|
holesterola |
manj kot 200-300 gramov na dan |
Rumenjaki (največ dva na teden), izdelki iz rumenjakov (npr. Jajčni rezanci, majoneza), drobovina |
Zdravljenje drugih bolezni
Obstajajo številne bolezni, ki lahko vodijo do hiperholesterolemije. Zato bo zdravnik obravnaval tudi te bolezni. Če imate sladkorno bolezen ali imate premalo aktivne ščitnice, se morate vsekakor držati zdravnikovih priporočil za zdravljenje. Prav tako dosledno jemljite zdravila, da boste lahko uspešno preprečili hiperholesterolemijo. Če imate kakršne koli dvome ali vprašanja, se obrnite na zdravnika za nasvet.
Zdravljenje hiperholesterolemije z zdravili
Če hiperholesterolemija s spremembo načina življenja in prehrane ni bila dovolj zmanjšana, bo zdravnik predpisal zdravila za zvišanje ravni holesterola. Otroci s hiperholesterolemijo se običajno ne zdravijo z drogami, dokler niso stari od sedem do osem let. Na začetku zdravljenja z zdravili za hiperholesterolemijo zdravnik običajno predpiše le en pripravek, običajno statine. Če visoke ravni holesterola niso dovolj znižane, poveča odmerek. Če po treh do šestih mesecih ni bistvenega izboljšanja, terapijo podaljša z drugimi zdravili za hiperholesterolemijo.
Statini (zaviralci CSE)
Statini zavirajo protein, imenovan HMG-CoA reduktaza. Jetrne celice potrebujejo ta encim, da lahko proizvajajo telesni holesterol. Če je encim inhibiran, se raven holesterola v celicah zniža (zaviralec encima za sintezo holesterola = zaviralec CSE). Posledično je v ovojnico celice vgrajenih več receptorjev LDL. Celica lahko skozi te "lovke" absorbira holesterol iz krvi. Hiperholesterolemija se zmanjša.
Anionske izmenjevalne smole - veziva žolčnih kislin
Žolčne kisline nastajajo v jetrih. Sestavljajo žolč, ki se sprošča v tanko črevo za prebavo. Žolčne kisline, ki vsebujejo holesterol, se kasneje reabsorbirajo in se po krvi vrnejo v jetra, kjer spet postanejo žolč (enterohepatični obtok). Anionske izmenjevalne smole ali veziva žolčnih kislin vežejo te žolčne kisline v črevesju. Posledično s holesterolom izginejo iz enterohepatičnega obtoka. Da bi pridobile nov holesterol za žolč, jetrne celice stimulirajo svoje receptorje LDL. Holesterol se absorbira iz krvi in izboljša se hiperholesterolemija. Znani učinkovini sta holestiramin in kolesevelam. Oba se pogosto kombinirata s statini za ustrezno zdravljenje hiperholesterolemije.
Zaviralci absorpcije holesterola
Zdravilna učinkovina se imenuje ezetimib in preprečuje vnos (absorpcijo) holesterola iz črevesja. Za zdravljenje hiperholesterolemije obstaja fiksna kombinacija z zaviralcem CSE simvastatinom.
Fibrati
Poleg terapije s hiperholesterolemijo se fibrati uporabljajo predvsem za zdravljenje povečanih trigliceridov in znižanih ravni HDL. Učinek je kompleksen. Med drugim se poveča razgradnja lipoproteinov, bogatih s trigliceridi. V zvezi s hiperholesterolemijo pa je treba upoštevati eno: v kombinaciji s statini se poveča tveganje za poškodbe mišic (miopatija; redko tudi rabdomioliza z raztapljanjem mišičnih vlaken).
Nikotinska kislina
To zdravilo se v kombinaciji s statini uporablja tudi za zdravljenje hiperholesterolemije. V študiji iz leta 2011 v ZDA s pripravkom nikotinske kisline Niaspan v kombinaciji s statini pa koristi ni bilo mogoče potrditi. Tveganje za bolezni srca in ožilja se ni zmanjšalo v primerjavi s bolniki s hiperholesterolemijo, ki so jemali samo zaviralce CSE. Namesto tega je bilo še več kap, zato je bil Niaspan umaknjen s trga. Tudi naslednik Tredaptive ni več na voljo.
Omega-3 maščobne kisline
Omega-3 maščobne kisline naj bi imele številne koristi. Evropska agencija za varnost hrane EFSA je leta 2010 objavila poročilo o domnevnih učinkih različnih omega-3 maščobnih kislin, saj obstaja veliko delno nasprotujočih si študij v zvezi s tem. Po mnenju strokovnjakov vnos omega-3 maščobnih kislin podpira normalno delovanje srca. Strokovnjaki pa so zanikali pozitiven učinek na hiperholesterolemijo. Tudi pozitivni učinki na imunski sistem ali ravnovesje krvnega sladkorja niso bili potrjeni. Ker pa imajo omega-3 maščobne kisline zelo malo stranskih učinkov, jih nekateri zdravniki priporočajo za zmanjšanje hipertrigliceridemije. Prav tako jih je mogoče enostavno kombinirati z drugimi snovmi, ki zmanjšujejo maščobo.
Zaviralci PCSK9
Po dolgih raziskavah so bili zaviralci PCSK9 jeseni 2015 končno odobreni v Evropi za zdravljenje visokih ravni holesterola. Aktivne sestavine v tej skupini zdravil so beljakovine ali natančneje protitelesa, ki se vežejo na encime PCSK9 in jih tako naredijo neučinkovite. Posledično je spet na voljo več receptorjev LDL, ki preprečujejo hiperholesterolemijo.
Zaviralci PCSK9 se večinoma uporabljajo v kombinaciji s statini za hudo (družinsko) hiperholesterolemijo, še posebej, če so prejšnje terapije le nezadostno znižale visoko raven holesterola. Zdravnik lahko predpiše tudi to učinkovino, če bolnik ne prenaša statinov. Protitelesa proti PCSK9 se običajno dajejo pod kožo (podkožno) vsaka dva do štiri tedne z uporabo brizge. Zaradi visokih stroškov zdravljenja je uporaba zaviralcev PCSK9 precej previdna.
Afereza LDL
V nekaterih primerih hiperholesterolemije ni mogoče ustrezno zmanjšati niti z več zdravili. Tako je na primer pri hudi družinski hiperholesterolemiji. Če pride tudi do žilne okvare, se kri »spere« izven telesa in odstrani previsok holesterol. V umetnem vezju se kri dovaja v stroj. Tam se razdeli na plazmo in celice ali neposredno očisti LDL. Zdaj "čista" kri se nato po epruvetah vrne v telo. Aferezo LDL lahko uporabimo tudi za znižanje povišanih ravni lipoproteina a, IDL in VLDL. Običajno se postopek izvaja enkrat tedensko. Hkrati se hiperholesterolemija še naprej zdravi z zdravili.
Hiperholesterolemija: potek bolezni in prognoza
Potek hiperholesterolemije je lahko zelo različen. Odvisno od vzroka se stopnja povišane ravni holesterola razlikuje. Na primer, ljudje z dedno hiperholesterolemijo imajo znatno večje tveganje za smrt zaradi srčnega napada. Študije kažejo, da so imeli prizadeti moški in ženske pred šestdesetim letom pogosto krvni strdek v koronarnih arterijah kot ljudje z normalno raven holesterola.
Številni različni dejavniki igrajo tudi vlogo pri tveganju žilne kalcifikacije in naslednjih bolezni srca in ožilja. Zato poskrbite za zdrav način življenja. Upoštevajte tudi zdravnikove nasvete in redno opravljajte preglede. Posamezne oblike terapije se na vsakega bolnika odzivajo drugače. Navsezadnje lahko s svojo osebno zavezo dosežete uspeh zdravljenja in preprečite nevarne sekundarne bolezni hiperholesterolemije.
Tags.: oskrba starejših digitalno zdravje najstnik