Sladkorna bolezen
in Martina Feichter, medicinska urednica in biologinja Posodobljeno dneDr. med. Julia Schwarz je samostojna pisateljica na medicinskem oddelku
Več o strokovnjakihjaMartina Feichter je študirala biologijo pri izbirni lekarni v Innsbrucku in se tudi potopila v svet zdravilnih rastlin. Od tam do drugih medicinskih tem, ki jo še vedno navdušujejo, ni bilo daleč. Izpopolnjevala se je kot novinarka na Axel Springer Academy v Hamburgu, od leta 2007 pa dela za - najprej kot urednica, od leta 2012 pa kot samostojna pisateljica.
Več o strokovnjakihja Vse vsebine preverjajo medicinski novinarji.
Diabetes mellitus je patološka motnja presnove sladkorja. Raven sladkorja v krvi prizadetih je trajno visoka. Sčasoma to poškoduje žile in različne organe. Zato je treba sladkorno bolezen odkriti in zdraviti v zgodnji fazi. Odgovore na vsa pomembna vprašanja preberite tukaj: Kaj pravzaprav je sladkorna bolezen? Kakšne simptome in dolgoročne učinke povzroča? Kako dobite sladkorno bolezen? Kako se diagnosticira in zdravi sladkorna bolezen?
Kode ICD za to bolezen: Kode ICD so mednarodno priznane kode za medicinske diagnoze. Najdemo jih na primer v zdravniških pismih ali potrdilih o nezmožnosti za delo. E11E10E13O24H36E12E14
Sladkorna bolezen: kratek pregled
- Pomembne oblike: diabetes tipa 1, diabetes tipa 2, gestacijski diabetes
- Pogosti simptomi: močna žeja, pogosto uriniranje, srbenje, suha koža, šibkost, utrujenost, oslabljen imunski sistem
- Možni zapleti: nizek krvni sladkor (hipoglikemija), visok krvni sladkor (hiperglikemija) z acidozo (diabetična ketoacidoza) ali ekstremna dehidracija (hiperosmolarni hiperglikemični sindrom)
- Možne sekundarne bolezni: poškodba mrežnice (diabetična retinopatija), bolezen ledvic (diabetična nefropatija), diabetično stopalo, bolezni srca in ožilja itd.
- Preiskave: merjenje krvnega sladkorja in HbA1c, peroralni test tolerance na glukozo (oGTT), test za avtoprotitelesa (pri sladkorni bolezni tipa 1)
- Zdravljenje: sprememba prehrane, redna telesna aktivnost, tablete za zniževanje krvnega sladkorja (peroralna zdravila proti sladkorni bolezni), zdravljenje z insulinom
Sladkorna bolezen: simptomi in posledice
Patološko povišane ravni sladkorja v krvi sprožijo številne simptome pri diabetes mellitusu. To velja tako za dve glavni obliki sladkorne bolezni (diabetes tipa 1 in tipa 2) kot za manj pogoste oblike.
Akutni simptomi sladkorne bolezni se pojavijo predvsem, ko presnova iztiri in je raven sladkorja v krvi izredno visoka. Potem pride do močnih sprememb v ravnotežju vode in mineralov. Hkrati pa v telesnih celicah in v osrednjem živčevju močno primanjkuje energije. Glavni simptomi akutne sladkorne bolezni so:
Povečana potreba po uriniranju
Če je raven krvnega sladkorja trajno povišana, se več sladkorja (glukoze) izloči z urinom skozi ledvice (glukozurija). Ker sladkor fizično veže vodo, prizadeti izločajo tudi velike količine urina (poliurija) - zelo pogosto morajo na stranišče. Številne sladkorne bolnike muči neprijetna želja po uriniranju, zlasti ponoči. Urin, ki se sprosti, je običajno čist in le rahlo rumene barve.
Poliurija je značilen znak sladkorne bolezni, lahko pa ima tudi druge vzroke. Povečana želja po uriniranju se pojavi tudi pri različnih boleznih ledvic in med nosečnostjo.
Mimogrede: sladkor v urinu diabetikov daje rahlo sladek okus. Od tod prihaja tehnični izraz diabetes mellitus: pomeni "medeno sladek tok". Časi, ko so zdravniki okusili urin svojih pacientov za postavitev diagnoze, pa so že zdavnaj minili. Danes lahko vsebnost sladkorja odkrijemo s hitrim testom sladkorne bolezni z indikatorskimi palicami.
Močna žeja
Močna želja po uriniranju pri bolnikih s sladkorno boleznijo sproži strašen občutek žeje: telo želi izgubo tekočine nadomestiti z večjim pitjem. Toda to pogosto ne uspe dovolj. Tudi če prizadeti veliko pijejo, žeje v resnici ni mogoče potešiti.
Slabost, utrujenost in težave s koncentracijo
Neučinkovitost je tudi pogost znak sladkorne bolezni. Ker je v krvi ljudi s sladkorno boleznijo veliko energijsko bogate glukoze. Vendar to ne more priti v celice, ki jih je treba uporabiti. To povzroča pomanjkanje energije v celicah. Posledično se bolniki pogosto počutijo nemočne in so telesno manj produktivni.
Večina glukoze, ki jo telo potrebuje čez dan, je namenjena možganom. Pomanjkanje glukoze zato vpliva na normalno delovanje možganov. Lahko povzroči slabo koncentracijo in utrujenost do hude okvare zavesti in kome.
Motnje vida
Če sladkorne bolezni ne zdravimo ali ne zdravimo ustrezno, je raven sladkorja v krvi ne le zelo visoka, ampak tudi močno niha. Ta močna nihanja lahko povzročijo nabrekanje leče v očesu. S tem se spremeni njihova optična moč in s tem ostrina vida - bolniki dobijo motnje vida. Te običajno trajajo nekaj ur in nato spet popustijo.
Srbenje (srbenje) in suha koža
Včasih sladkorna bolezen povzroči srbenje in zelo suho kožo. Eden od razlogov za to je velika izguba tekočine zaradi povečanega izločanja urina (glukozurija). Sumijo pa tudi na druge mehanizme, ki so lahko odgovorni za povečano srbenje pri diabetikih. To so lahko na primer stresni hormoni, kot sta adrenalin in kortizol, ki jih nadledvična žleza v povečanih količinah sprošča v kri, kadar je krvni sladkor previsok ali prenizek. Spremembe v stenah krvnih žil lahko prispevajo tudi k razvoju srbenja pri diabetikih.
Oslabljen imunski sistem
Povišan krvni sladkor oslabi imunski sistem proti okužbam na še ne povsem razumljiv način. Zato diabetiki pogosteje in dlje kot bolniki brez sladkorne bolezni trpijo na primer za bronhitis, pljučnico, kožne okužbe ali različne glivične bolezni.Cepljenje proti gripi in pnevmokokno cepljenje se priporočata za zaščito pred bolniki s sladkorno boleznijo (pnevmokoki na primer povzročajo pljuča in meningitis).
Dolgotrajni simptomi sladkorne bolezni
Pozni simptomi sladkorne bolezni se večinoma pojavijo, ko raven sladkorja v krvi ni dobro prilagojena in je pogosto previsoka ali pogosto neopažena. Potem so krvne žile in živci nepovratno poškodovani - s hudimi posledicami za različne organske sisteme in telesne funkcije.
Poškodbe živcev (polinevropatija)
Sčasoma visoka raven sladkorja v krvi poškoduje periferni živčni sistem. Prizadeti so tako motorični (nadzor mišic) kot tudi občutljivi (občutek) in vegetativni (nadzor organov) živčni trakti. Diabetiki imajo zato pogosto moten občutek bolečine. Na primer, poškodbe kože ali srčni napad ne dojemajo kot bolečino. Tudi mišična koordinacija med gibanjem lahko trpi.
Pri sladkorni bolezni se lahko poslabša tudi delovanje notranjih organov (na primer prebavnega trakta): driska in druge prebavne težave so lahko posledica tega. Če visoke vrednosti krvnega sladkorja poškodujejo avtonomni živčni sistem, ki oskrbuje prebavni trakt, lahko to povzroči paralizo živca v želodcu (gastropareza) ali črevesje. Možne posledice so napihnjenost in bruhanje, plini, driska ali zaprtje.
Poškodbe krvnih žil (angiopatija)
Visoke ravni sladkorja v krvi običajno sprožijo spremembe v notranji plasti stene v majhnih in najmanjših krvnih žilah (kapilarah) (mikroangiopatija). Sčasoma se lahko poškodujejo tudi srednje in velike krvne žile (makroangiopatija). Poškodba ožilja povzroči motnje krvnega obtoka do vključno popolne okluzije. Prizadeti so lahko različni organi. Tu so najpomembnejši primeri:
- Srce: Zoženje ali blokiranje majhnih krvnih žil pomeni, da je srčna mišica slabo oskrbljena s kisikom. Možne posledice so srčno popuščanje (srčno popuščanje), koronarna arterijska bolezen (CHD) in srčni infarkt.
- Možgani: Motnje krvnega obtoka v možganih poslabšajo delovanje možganov in lahko sprožijo kronične nevrološke pomanjkljivosti. V najslabšem primeru pride do možganske kapi.
- Oči: Poškodbe krvnih žil v očesni mrežnici (diabetična retinopatija) povzročajo simptome, kot so "utripi svetlobe", zamegljen vid, poslabšanje barvnega vida in nazadnje izguba vida do slepote.
- Ledvice: Tu motnje krvnega obtoka povzročajo spremembe in poškodbe tkiva. Ta diabetična nefropatija lahko na koncu privede do okvare ledvične funkcije (ledvična insuficienca). Če ledvice popolnoma odpovejo, so bolniki dolgoročno odvisni od izpiranja krvi (dialize).
- Koža: Zaradi poškodb majhnih kožnih žil je koža bolj dovzetna za kolonizacijo z mikrobi (kožne okužbe). Poleg tega opazimo slabo celjenje ran. Slabo zaceljene kronične rane in razjede v predelu spodnjih nog / stopal imenujemo diabetično stopalo.
Sladkorna bolezen in depresija
Približno četrtina vseh bolnikov s sladkorno boleznijo trpi zaradi depresivnega razpoloženja ali depresije. Sprožilec je ponavadi sama sladkorna bolezen, pa tudi možni dolgoročni učinki, ki lahko prizadenejo veliko psihološkega stresa.
Nasprotno pa imajo ljudje z depresijo tudi večje tveganje za razvoj sladkorne bolezni tipa 2. Eden od razlogov za to bi lahko bil, da depresivni ljudje manj pozornosti posvečajo zdravemu načinu življenja, na primer nezdravo jedo in se malo gibajo. Takšni dejavniki prispevajo k razvoju sladkorne bolezni tipa 2. Poleg tega bi lahko depresija spremenila hormonski sistem in presnovo pacienta po različnih signalnih poteh na tak način, da daje prednost sladkorni bolezni.
Ne glede na natančno povezavo med sladkorno boleznijo in depresijo je treba obe bolezni ustrezno zdraviti. V nasprotnem primeru se lahko zdravje poslabša. Mnogi depresivni bolniki na primer zanemarjajo terapijo za zniževanje krvnega sladkorja - ne jemljejo več tako previdno tablet za krvni sladkor ali injekcij insulina.
Za zdravljenje depresije zdravnik predpiše le določene učinkovine za diabetike. Nekatera zdravila negativno vplivajo na težo in krvni sladkor. Primerni so na primer selektivni zaviralci ponovnega privzema serotonina (SSRI), kot je sertralin, ki so vseeno običajni. S pravo terapijo se depresivno razpoloženje ne izboljša le. Prav tako lahko povzroči višjo raven sladkorja v krvi.
Sladkorna bolezen in impotenca
Mnogi moški diabetiki se pritožujejo zaradi erektilne disfunkcije (erektilne disfunkcije). Razlog: Visoka raven sladkorja v krvi poškoduje krvne žile v erektilnem tkivu penisa. To lahko moti pretok krvi, potreben za erekcijo. Poškodbe avtonomnega živčnega sistema, ki je pomemben za erekcijo, in občutljivih živčnih poti lahko igrajo tudi vlogo pri razvoju impotence pri diabetes mellitusu.
Sladkorna bolezen: vzroki in dejavniki tveganja
Vse oblike sladkorne bolezni temeljijo na oslabljeni regulaciji krvnega sladkorja. Natančneje lahko razumete le, če poznate osnove uravnavanja krvnega sladkorja:
Po obroku se sestavine hrane, kot je sladkor (glukoza), absorbirajo v kri skozi tanko črevo, kar povzroči zvišanje ravni sladkorja v krvi. To stimulira nekatere celice v trebušni slinavki - tako imenovane "Langerhansove celice beta otočkov" (na kratko beta celice) - za sproščanje insulina. Ta hormon zagotavlja, da glukoza iz krvi doseže telesne celice, kjer služi kot dobavitelj energije za presnovo. Tako insulin znižuje raven sladkorja v krvi.
Tako deluje insulin
V primeru sladkorne bolezni je ta regulacija krvnega sladkorja motena (vsaj) na eni pomembni točki.
Sladkorna bolezen tipa 1
Pri diabetes mellitusu tipa 1 je mesto motnje uravnavanja krvnega sladkorja trebušna slinavka: pri bolnikih protitelesa telesa, ki proizvajajo insulin, uničijo. Ta avtoprotitelesa pomotoma menijo, da so beta celice nevarne ali tuje, in jih napadajo. Zlasti otroci s sladkorno boleznijo tipa 1 imajo pogosto tudi avtoprotitelesa proti insulinu.
Sladkorna bolezen tipa 1 je torej avtoimunska bolezen. Zakaj se to zgodi, še ni natančno znano. Strokovnjaki domnevajo genetsko nagnjenost in različne dejavnike tveganja (na primer okužbe), ki spodbujajo razvoj te bolezni sladkorne bolezni.
Uničenje beta celic povzroči absolutno pomanjkanje insulina. Ljudje s sladkorno boleznijo tipa 1 morajo vse življenje injicirati insulin, da izravnajo.
Več o razvoju, zdravljenju in prognozi te oblike sladkorne bolezni lahko preberete v članku Sladkorna bolezen tipa 1.
Sladkorna bolezen tipa 2
Pri sladkorni bolezni tipa 2 je izhodišče motene regulacije krvnega sladkorja v telesnih celicah: trebušna slinavka običajno na začetku še vedno proizvaja dovolj insulina. Vendar pa telesne celice postajajo vse bolj neobčutljive nanj. Ta insulinska rezistenca sproži relativno pomanjkanje insulina: insulina bi bilo dejansko dovolj, vendar je njegov učinek nezadosten. V odgovor telo sproži beta celice, ki proizvajajo vedno več insulina. Trebušna slinavka ne vzdrži te prekomerne proizvodnje za vedno: sčasoma se beta celice izčrpajo, tako da se proizvodnja insulina zmanjša. Potem pride do absolutnega pomanjkanja insulina.
Razlike pri sladkorni bolezni tipa I in tipa II
Ni natančno znano, zakaj se pri nekaterih ljudeh pojavi ta patološki razvoj in s tem sladkorna bolezen tipa 2. Vendar pa imajo neugodni dejavniki življenjskega sloga pomembno vlogo:
Večina diabetikov tipa 2 ima prekomerno telesno težo ali celo debelih. Maščobne celice v predelu trebuha zlasti tvorijo vnetne snovi, ki lahko povzročijo odpornost proti insulinu. Povečan obseg pasu torej povečuje tveganje za sladkorno bolezen tipa 2. Enako velja za druge dejavnike, kot so kajenje in pomanjkanje gibanja. Poleg tega je sladkorna bolezen tipa 2 pripisana genetska komponenta.
Več o tej najpogostejši obliki sladkorne bolezni lahko preberete v članku Sladkorna bolezen tipa 2.
Gestacijski diabetes
Nekatere ženske med nosečnostjo dobijo prehodno sladkorno bolezen. Zdravniki nato govorijo o gestacijski sladkorni bolezni (ali sladkorni bolezni tipa 4). Zdi se, da pri njegovem razvoju sodelujejo različni dejavniki:
Med nosečnostjo se sprošča več hormonov, ki so antagonisti insulina (npr. Kortizol, estrogeni, progesteron, prolaktin). Poleg tega imajo očitno prizadete ženske kronično zmanjšano občutljivost za insulin: telesne celice se zato manj odzivajo na insulin. To z napredovanjem nosečnosti postane še bolj izrazito.
Poleg tega obstajajo nekateri dejavniki, ki povečujejo tveganje za gestacijski diabetes. Ti vključujejo na primer prekomerno telesno težo in sladkorno bolezen v družini.
Več o razvoju, simptomih, tveganjih in zdravljenju gestacijske sladkorne bolezni preberite v članku Gestacijski diabetes.
Sladkorna bolezen tipa 3
Obstaja nekaj redkih oblik sladkorne bolezni, ki jih včasih razvrstimo pod izraz sladkorna bolezen tipa 3. Imajo druge vzroke kot sladkorno bolezen tipa 1 in tipa 2 ter gestacijski diabetes.
Eden od primerov je MODY (sladkorna bolezen pri mladih z zrelostjo), znana tudi kot sladkorna bolezen tipa 3a. Vključuje različne oblike sladkorne bolezni, ki se pojavljajo pri otrocih in mladostnikih (pred 25. letom starosti). Nastanejo zaradi določenih genetskih napak v beta celicah trebušne slinavke.
Nasprotno pa sladkorna bolezen tipa 3b temelji na genetskih napakah, ki poslabšajo delovanje insulina. Če so nekatere kemikalije ali zdravila vzrok za sladkorno bolezen, zdravniki govorijo o tipu 3e.
Več o tej skupini redkih oblik sladkorne bolezni lahko preberete v članku Sladkorna bolezen tipa 3.
Sladkorna bolezen pri otrocih
Večina otrok s sladkorno boleznijo ima sladkorno bolezen tipa 1. Medtem pa vedno več potomcev dobiva sladkorno bolezen tipa 2:
V preteklosti je bil to predvsem problem starejših ljudi - od tod tudi prejšnji izraz »sladkorna bolezen v starosti« za tip 2. Vendar pa je sodoben zahodni način življenja pomenil, da ima vedno več otrok in mladostnikov glavne dejavnike tveganja za bolezen. To so debelost, sedeči način življenja in nezdrava prehrana. Zato je sladkorna bolezen tipa 2 vse pogostejša pri mladih.
Več o vzrokih, simptomih in zdravljenju sladkorne bolezni v otroštvu preberite v članku Sladkorna bolezen pri otrocih.
Sladkorna bolezen: pregledi in diagnoza
Prava oseba za stik, če sumite na sladkorno bolezen, je vaš družinski zdravnik ali specialist interne medicine in endokrinologije. Toda velika večina vseh sladkornih bolezni je sladkorna bolezen tipa 2 - in to se razvija le počasi. Nekateri simptomi (na primer utrujenost ali motnje vida) niso neposredno povezani s presnovo sladkorja pri pacientu.
Mnogi se zato sprašujejo: »Kako prepoznam sladkorno bolezen? Na katere znake moram pomisliti na možno sladkorno bolezen? "Odgovor: Če lahko na eno ali več naslednjih vprašanj odgovorite z" da ", se o tem pogovorite s svojim zdravnikom:
- Ste pred kratkim občutili neznosno žejo brez nenavadnih fizičnih obremenitev in pili bistveno več kot običajno?
- Ali morate pogosto in v velikih količinah urinirati, tudi ponoči?
- Ali se pogosto počutite fizično šibki in utrujeni?
- Ali imate v svoji družini znano sladkorno bolezen?
Pogovor in fizični pregled
Zdravnik se bo najprej podrobno pogovoril z vami, da bo zbral vašo anamnezo (anamnezo). Na primer, sprašuje vas o vaših simptomih. Opišite tudi simptome, za katere dejansko sumite na drug vzrok (na primer stres kot razlog za težave s koncentracijo).
Povejte svojemu zdravniku o vseh spremljajočih boleznih, kot so visok krvni tlak ali motnje krvnega obtoka v nogah. Lahko bi se že izkazale za posledice dolgotrajne sladkorne bolezni tipa 2.
Po razgovoru sledi fizični pregled. Tukaj je zdravnik pozoren na to, kako dobro čutite dotik na rokah in nogah. Če komaj ali sploh ne, bi to lahko že kazalo na poškodbo diabetičnega živca (diabetična polinevropatija).
Merjenje krvnega sladkorja (testi sladkorne bolezni)
Razumljivo je, da je merjenje krvnega sladkorja najbolj informativno pri sladkorni bolezni. Naslednji pregledi imajo posebno vlogo:
- Krvni sladkor na tešče: Merjenje krvnega sladkorja po najmanj osmih urah brez hrane
- HbA1c: tako imenovani "dolgotrajni krvni sladkor", pomemben tudi za potek bolezni
- Oralni test tolerance na glukozo (oGTT): "stresni test sladkorja", pri katerem bolnik popije določeno raztopino sladkorja; nato v določenih časovnih presledkih merimo raven sladkorja v krvi
Ti pregledi so pogosto povzeti pod izrazom testi sladkorne bolezni. Pogosto to vključuje tudi preiskave urina, ki se opravijo ob sumu na sladkorno bolezen. Ker je sladkor mogoče odkriti v urinu diabetikov (glukozurija) - vendar ne pri zdravih ljudeh.
Vaš zdravnik bo opravil preiskave krvi in urina za diagnosticiranje sladkorne bolezni. V trgovinah je na voljo tudi nekaj samotestiranj, ki jih lahko vsak laik opravi samostojno doma. Vendar pa ne dovoljujejo diagnoze - če so rezultati testa vidni, morate iti k zdravniku za podrobnejši pregled.
Podrobne informacije o preiskavah sladkorne bolezni najdete v besedilu Diabetes Test.
Vrednosti sladkorne bolezni
Sladkorna bolezen je prisotna, če je krvni sladkor na tešče, HbA1c ali peroralni test tolerance na glukozo previsok. Kaj pa pomeni "previsoko"? Katere mejne vrednosti označujejo prehod iz "zdrave" v "oslabljeno toleranco za glukozo" in naprej v "sladkorno bolezen"?
Za krvni sladkor na tešče velja na primer naslednje: Če je ta večkrat 126 mg / dl ali več, je bolnik sladkorna bolezen. Če ponavljajoče se meritve povzročijo vrednosti med 100 in 125 mg / dl, je toleranca za glukozo oslabljena. To velja za predhodno stopnjo sladkorne bolezni ("preddiabetes").
Različne vrednosti sladkorne bolezni nimajo le odločilne vloge pri diagnozi sladkorne bolezni. Po tem jih je treba tudi redno preverjati: le tako lahko ocenite potek bolezni in učinkovitost zdravljenja sladkorne bolezni. Kontrolne meritve delno izvajajo bolniki sami (npr. Test glukoze v krvi).
Več o mejnih vrednostih in ocenjevanju krvnega sladkorja, HbA1c in oGTT lahko preberete v članku Vrednosti sladkorne bolezni.
Test protiteles pri sladkorni bolezni tipa 1
Odkrivanje protiteles proti beta celicam (protiteles proti otočnim celicam) ali proti insulinu (protitelesa proti insulinu) je v pomoč tudi pri diagnosticiranju avtoimunske bolezni sladkorne bolezni tipa 1. Pri mnogih prizadetih lahko ta avtoprotitelesa odkrijejo v krvi že dolgo pred pojavom prvih simptomov.
Za razlikovanje med sladkorno boleznijo tipa 1 in tipa 2 je lahko indiciran tudi test protiteles - na primer, če se tip 2 nenavadno pojavi v mladosti.
Nadaljnje preiskave
Nadaljnji pregledi služijo za ugotavljanje možnih posledic sladkorne bolezni v zgodnji fazi. Na primer, zdravnik bo preveril, ali je vaš občutek dotika okoli rok in nog normalen. Ker lahko zvišana raven sladkorja v krvi poškoduje živčne poti. Sčasoma to povzroči motnje občutljivosti.
Poškodbe ožilja lahko vplivajo tudi na očesno mrežnico. Zdravnik bo zato preveril, ali se je vaš vid poslabšal. Nato oftalmolog običajno opravi poseben očesni pregled.
Sladkorna bolezen: zdravljenje
Cilj terapije s sladkorno boleznijo je znižati zvišano raven sladkorja v krvi in preprečiti škodljive posledice sladkorne bolezni v žilah, živcih in organih. Po eni strani je to treba doseči z ukrepi brez drog: predvsem pravilna prehrana in zadostna telesna aktivnost lahko izboljšata raven sladkorja v krvi. Redno merjenje ravni sladkorja v krvi pomaga spremljati potek bolezni (po možnosti s pomočjo dnevnika sladkorne bolezni).
Po drugi strani pa zdravljenje sladkorne bolezni pogosto zahteva tudi zdravljenje s sladkorno boleznijo (antidiabetična zdravila). Na voljo so peroralni pripravki (tablete za zniževanje krvnega sladkorja) in insulin, ki ga je treba injicirati. Katera antidiabetična zdravila se uporabljajo v posameznih primerih, je odvisno od vrste sladkorne bolezni in resnosti bolezni.
V nadaljevanju boste našli več informacij o različnih ukrepih zdravljenja sladkorne bolezni:
Izobraževanje o sladkorni bolezni
Če je diagnosticirana sladkorna bolezen, se morajo bolniki udeležiti usposabljanja za sladkorno bolezen.Tam lahko izveste vse, kar morate vedeti o svoji bolezni, možnih simptomih in posledicah ter možnostih zdravljenja. Poleg tega se diabetiki na usposabljanju naučijo, kaj lahko privede do nenadnih zapletov (na primer hipoglikemije) in kaj potem storiti.
Dnevnik sladkorne bolezni
Po diagnozi diabetes mellitus boste morali redno meriti raven sladkorja v krvi. Za boljši pregled morate voditi dnevnik. Tam se beležijo vse izmerjene vrednosti. Vnesete lahko tudi druge pomembne parametre, na primer uporabo in odmerjanje tablet za krvni sladkor ali odčitke insulina ali krvnega tlaka. Ko greste k zdravniku, vzemite dnevnik s seboj.
Takšen dnevnik sladkorne bolezni je še posebej priporočljiv za diabetike tipa 1 s tako imenovano "krhko sladkorno boleznijo". To je zastarel izraz za diabetike tipa 1, ki trpijo zaradi močno nihajočih ravni sladkorja v krvi (krhko = nestabilno). Zaradi presnovnih neravnovesij je potrebno veliko bolniških bivanj.
Dieta za sladkorno bolezen
Pestra in uravnotežena prehrana je pomembna za vsakogar, predvsem pa za bolnike s sladkorno boleznijo. Pomembno je, da se po jedi izognete močnim skokom krvnega sladkorja in nenadnim nizkim koncentracijam sladkorja v krvi (hipoglikemija). Zato bi morali bolniki prejeti individualne prehranske nasvete takoj po diagnozi sladkorne bolezni. Tam se lahko naučite, kako pravilno in zdravo jesti.
Če bolniki dosledno izvajajo posamezna prehranska priporočila, lahko pomembno prispevajo k znižanju ravni sladkorja v krvi in ohranjanju tega pod nadzorom. Zato je ustrezna prehrana del vsake terapije sladkorne bolezni.
Več o pravilni prehrani za ljudi s sladkorno boleznijo si lahko preberete v članku Diabetes - prehrana.
Enote za kruh
Ogljikovi hidrati imajo posebno vlogo pri pravilni prehrani bolnikov s sladkorno boleznijo. V prvi vrsti so odgovorni za zvišanje ravni sladkorja v krvi po jedi. Bolniki, ki si sami injicirajo insulin, morajo biti sposobni oceniti količino ogljikovih hidratov v načrtovanem obroku. To je edini način za izbiro pravega odmerka insulina.
Za lažjo oceno vsebnosti ogljikovih hidratov v živilih so bile uvedene enote kruha (BE). Velja naslednje: 1 BE ustreza 12 gramom ogljikovih hidratov. Na primer, rezina polnozrnatega kruha (60 gramov) ima 2 enoti kruha. Kozarec korenčkovega soka vsebuje 1 BU.
Več o izračunu enot kruha in tabeli BE z različnimi živili najdete v članku Enote kruha.
Sladkorna bolezen in telesna vadba
Diabetiki lahko telesna aktivnost koristi na več načinov:
Prvič, redna telesna aktivnost pomaga zmanjšati prekomerno telesno težo, kar je še posebej pogosto pri mnogih bolnikih s sladkorno boleznijo tipa 2. Prekomerna telesna teža je pogosto glavni razlog, zakaj se telesne celice manj odzivajo na insulin.
Drugič, mišično delo neposredno poveča tudi občutljivost telesnih celic na inzulin. To izboljša absorpcijo sladkorja iz krvi v celice. Tisti, ki so redno aktivni v športu, lahko pogosto zmanjšajo odmerek zdravil za zniževanje krvnega sladkorja (tablete ali insulin) (samo po posvetovanju z zdravnikom!).
Tretjič - telesna aktivnost izboljšuje počutje in kakovost življenja. To je še posebej pomembno za ljudi s kroničnimi boleznimi, kot je sladkorna bolezen. Kronično trpljenje je lahko psihološko zelo stresno in prispeva k depresivnemu razpoloženju.
Sladkorni bolniki bi morali zato zagotoviti zadostno gibanje v vsakdanjem življenju in se redno ukvarjati s športom - naravno prilagojenim njihovi starosti, telesni pripravljenosti in splošnemu zdravju. Poiščite nasvet svojega zdravnika ali športnega terapevta o tem, s katerim in koliko športa se lahko ukvarjate in na kaj morate biti pozorni pri vadbi.
Vadba lahko močno zniža krvni sladkor. Diabetiki morajo nato pozorno spremljati raven sladkorja v krvi in vaditi pravilno prilagoditev vnosa insulina in sladkorja.
Peroralna zdravila za sladkorno bolezen
Osnova vsakega zdravljenja sladkorne bolezni tipa 2 je sprememba življenjskega sloga, kar vključuje predvsem spremembo prehrane ter redno telesno vadbo in šport. Včasih ti ukrepi zadostujejo za znižanje ravni sladkorja v krvi pri sladkorni bolezni tipa 2 na bolj zdravo raven. V nasprotnem primeru bo zdravnik predpisal tudi peroralna antidiabetična zdravila. V nekaterih primerih se uporabljajo tudi sredstva, ki se injicirajo pod kožo.
Obstajajo različni razredi snovi teh zdravil za sladkorno bolezen v obliki tablet. Med seboj se razlikujejo po mehanizmu delovanja, s katerim znižujejo visoko raven sladkorja v krvi. Najpogosteje so predpisani metformin in tako imenovane sulfonilsečnine (na primer glibenklamid).
Najprej se poskuša nadzorovati raven sladkorja v krvi pri sladkornih bolnikih tipa 2 samo z enim od teh peroralnih antidiabetikov (monoterapija). Če to ne pomaga, bo zdravnik predpisal tudi druge tablete za sladkorno bolezen ali insulin (kombinirano zdravljenje). Zdravljenje sladkorne bolezni tipa 2 z zdravili se redko izvaja izključno z insulinom (glejte spodaj).
Mimogrede: peroralna antidiabetična zdravila se pri sladkorni bolezni tipa 1 običajno ne uporabljajo - tu ne dosegajo zadostnega uspeha. Lahko so uporabni le pri bolnikih s prekomerno telesno težo s povečanim tveganjem za bolezni srca.
Poleg tega niso odobreni za zdravljenje gestacijske sladkorne bolezni, ker ima lahko večina učinkovin škodljive učinke na otroka. Metformin se uporablja le v zelo redkih izjemnih primerih, če je to nujno potrebno, pri nosečnicah za znižanje zelo visokih koncentracij sladkorja v krvi (kot "uporaba brez oznake").
Zdravljenje z insulinom
Cilj zdravljenja sladkorne bolezni tipa 1 je nadomestiti absolutno pomanjkanje insulina pri bolnikih. To je mogoče le z injekcijami insulina. To pomeni: vsak diabetik tipa 1 si mora redno dajati insulin. Diabetiki tipa 2 in ženske z gestacijsko sladkorno boleznijo redko potrebujejo tudi insulin. Zdravljenje z insulinom se lahko izvaja na različne načine:
Konvencionalna inzulinska terapija
Pri običajni terapiji z insulinom se insulin injicira po določenem urniku, običajno zjutraj in zvečer. Zaradi tega je običajna inzulinska terapija enostavna za uporabo. Pacient pa omejuje: velika odstopanja od običajnega načrta obroka niso možna, obsežna telesna aktivnost pa lahko povzroči težave. Konvencionalna terapija z insulinom je zato še posebej primerna za bolnike, ki se lahko držijo zelo strogega dnevnega in prehranskega načrta in za katere bi bilo izvajanje okrepljenega insulinskega zdravljenja pretežko.
Konvencionalna inzulinska terapija
Intenzivno zdravljenje z insulinom (IKT sladkorna bolezen)
Intenzivirana terapija z insulinom poskuša čim bolj natančno posnemati fiziološko sproščanje insulina. Zato je dajanje insulina težje kot pri običajnem insulinskem zdravljenju. Temelji na osnovnem načelu bolusa:
Bolniki injicirajo majhno količino dolgo delujočega insulina enkrat ali dvakrat na dan, da pokrijejo svoje osnovne potrebe po insulinu (osnovni insulin). Poleg tega se pred obrokom injicira običajen insulin ali kratkodelujoči insulin. Namen tega bolusnega insulina je "prestreči" pričakovano zvišanje krvnega sladkorja (zaradi prehranjevanja). Bolniki morajo izračunati svoj odmerek ob upoštevanju trenutne ravni sladkorja v krvi, časa dneva in obroka, ki ga nameravajo zaužiti.
Intenzivirana terapija z insulinom zahteva dobro usposabljanje in zelo dobro sodelovanje bolnika (skladnost). V nasprotnem primeru lahko napačni izračuni odmerka insulina zlahka povzročijo nevarno hipoglikemijo sladkorne bolezni.
Prednost osnovnega koncepta bolusa je, da ob pravilni uporabi omogoča zelo dobro uravnavanje krvnega sladkorja. Poleg tega lahko bolniki jedo, kar hočejo, in telovadijo, kot želijo.
Inzulinska črpalka ("sladkorna črpalka")
Zdravljenje sladkorne bolezni z insulinsko črpalko imenujemo tudi kontinuirana podkožna insulinska infuzijska terapija (CSII). Majhna naprava je sestavljena iz črpalke z rezervoarjem insulina, ki ga bolnik s sladkorno boleznijo vedno nosi s seboj (npr. Na pasu). Črpalka je povezana z majhno iglo preko tanke cevi, ki ostane trajno v podkožnem maščobnem tkivu (običajno na trebuhu).
Programabilna insulinska črpalka redno in samodejno dovaja majhne količine insulina v tkivo, ki pokriva bazalno potrebo. Naprava posnema delovanje trebušne slinavke. Pred obrokom lahko bolnik s pritiskom na gumb umakne dodatno količino insulina (bolus), prilagojeno obroku, času dneva in trenutni ravni sladkorja v krvi.
Inzulinska črpalka diabetikom tipa 1 preprečuje, da bi se ukvarjali z insulinskimi brizgami, ter omogoča prilagodljive obroke in spontane športne aktivnosti. To je še posebej koristno za mlade bolnike. Poleg tega je tukaj mogoče nastaviti še bolj stabilen krvni sladkor kot z insulinskimi brizgami. Mnogi bolniki poročajo, da se je njihova kakovost življenja zaradi "črpalke za sladkorno bolezen" znatno izboljšala.
Nastavitev in prilagoditev insulinske črpalke je treba opraviti v specializirani kliniki za sladkorno bolezen ali v ordinaciji. Bolniki morajo biti deležni obsežnega usposabljanja za uporabo črpalke. Napake pri odmerjanju lahko hitro postanejo smrtno nevarne! Poleg tega mora bolnik nemudoma preiti na insulinske brizge, če na primer insulinska črpalka odpove ali jo je treba odstraniti dlje časa.
Neprekinjeno spremljanje glukoze (CGM)
Novejši razvoj je majhen senzor glukoze, ki se vstavi v pacientovo podkožno maščobno tkivo (npr. Na trebuh). Meri vsebnost glukoze v tkivu. Rezultati meritev se lahko pošljejo po radiu, na primer na majhen monitor za podporo intenzivnejšemu zdravljenju z insulinom (senzorsko podprta inzulinska terapija, SuT). Izmerjene vrednosti lahko posredujete tudi neposredno insulinski črpalki (senzorsko podprta terapija z insulinsko črpalko, SuP). CGM ponuja različne možnosti alarma, ki bolnika opozorijo, če obstaja tveganje za hipoglikemijo ali hipoglikemijo.
Pomembno pa je, da si bolniki vsaj v določenih situacijah, na primer po vadbi ali pred načrtovanim dajanjem insulina, sami izmerijo krvni sladkor. Ker obstaja naravna razlika med tkivnim sladkorjem (zabeležen s CGM) in krvnim sladkorjem: Predvsem tkivni sladkor visi v krvi - približno pet do 15 minut, morda nekoliko dlje. Če na primer krvni sladkor pade že po fizičnem naporu, lahko meritev tkiva še vedno pokaže normalne vrednosti.
Insulini
Za zdravljenje sladkorne bolezni se uporabljajo različni insulini. Običajno gre za umetno proizveden humani insulin. Poleg humanega insulina so na voljo tudi prašičji inzulin in njegovi analogi. Analoge insulina izdelujemo tudi umetno. Vendar se njihova struktura nekoliko razlikuje od strukture humanega in s tem humanega insulina.
Pripravke insulina lahko razvrstimo glede na njihov začetek delovanja in trajanje delovanja. Na primer, obstajajo kratkodelujoči in dolgo delujoči insulini. Za uspešno zdravljenje sladkorne bolezni je zelo pomembno, da se pravilni inzulini dajejo ob pravem času in v pravilnem odmerku.
Več o različnih pripravkih insulina in njihovi uporabi lahko preberete v članku o insulinu.
"DMP - Diabetes" (program obvladovanja bolezni)
Diabetes mellitus je ena najpogostejših kroničnih bolezni v zahodno industrializiranih državah. Zato so tako imenovani programi obvladovanja bolezni vse pomembnejši. Izvirajo iz ZDA. To je koncept zdravstvenih zavarovalnic, ki naj bi zdravnikom olajšal ponujanje standardiziranega, tesno povezanega nabora terapij in oskrbe za kronične bolnike. V primeru sladkorne bolezni to vključuje informativne brošure, posvetovanja in tečaje usposabljanja na temo sladkorne bolezni.
Sladkorna bolezen: potek bolezni in prognoza
Potek bolezni in napoved sta pri posameznih vrstah sladkorne bolezni zelo različna. Pri vseh oblikah sladkorne bolezni pa lahko bolniki pozitivno vplivajo na potek bolezni, če vestno izvajajo priporočila terapije (zvestoba terapiji = skladnost). To preprečuje zaplete in znatno zmanjšuje tveganje zapletov zaradi sladkorne bolezni.
Redni pregledi pri zdravniku so pomembni tudi za diabetike. Na primer, znake zapletov zaradi sladkorne bolezni je mogoče prepoznati in zdraviti v zgodnji fazi.
Ali je sladkorna bolezen ozdravljiva, je odvisno od posebne oblike bolezni. Diagnoza tipa 1 je trenutno praviloma nepopravljiva diagnoza. Pri tipu 2 lahko vsaj v zgodnji fazi dosledno prilagajanje življenjskega sloga znatno omili bolezen. Včasih nadaljnja terapija ni potrebna. Popolno ozdravitev sladkorne bolezni je običajno mogoča le s sladkorno boleznijo tipa 4 (gestacijski diabetes): Po hormonski izredni nosečnosti se žensko telo običajno vrne v normalno stanje in sladkorna bolezen izgine.
Pri diabetes mellitusu je pričakovana življenjska doba odvisna od tega, ali je mogoče trajno nadzorovati krvni sladkor in kako se bolnik dosledno drži terapije (skladnost). Velik vpliv imajo tudi možne sočasne in sekundarne bolezni, kot so visok krvni tlak, povišane ravni lipidov v krvi ali ledvična oslabelost. Če se z njimi ustrezno zdravi, lahko to pozitivno vpliva na pričakovano življenjsko dobo.
Sladkorna bolezen: zapleti in sekundarne bolezni
Če je sladkorna bolezen slabo nadzorovana, obstaja tveganje za akutno presnovno neravnovesje - bodisi zaradi prenizkega krvnega sladkorja (hipoglikemija) bodisi previsokega (hiperglikemija). V drugem primeru se lahko pojavi hiperosmolarni hiperglikemični sindrom ali diabetična ketoacidoza. Oboje lahko privede do diabetične kome (Coma diabeticum).
Mimogrede: prehodi med normalno raven sladkorja v krvi, hipoglikemijo in hipoglikemijo so tekoči.
Dolgoročno lahko slabo prilagojena raven sladkorja v krvi sproži sekundarne bolezni. Visoka raven krvnega sladkorja na primer poškoduje krvne žile (diabetična angiopatija), kar povzroči motnje krvnega obtoka. To lahko povzroči "vmesno klavdikacijo" (PAD), bolezen ledvic (diabetična nefropatija), očesno bolezen (diabetična retinopatija), srčni infarkt ali kap. Živci so poškodovani tudi pri bolnikih s sladkorno boleznijo (diabetična polinevropatija). To vodi na primer do sindroma diabetičnega stopala.
Več o zapletih sladkorne bolezni in sekundarnih boleznih preberite spodaj.
Nizek krvni sladkor (hipoglikemija)
Kritično nizek krvni sladkor je najpogostejši zaplet pri ljudeh s sladkorno boleznijo. To je posledica prevelike količine inzulina v krvi za trenutno potrebo. Bolniki s sladkorno boleznijo, ki injicirajo insulin ali jemljejo tablete, ki spodbujajo proizvodnjo insulina (sulfonilsečnine ali glinidi), so še posebej ogroženi zaradi hipoglikemije:
Če ste pomotoma predozirali zdravilo, se bo raven sladkorja v krvi preveč znižala. Preskok obroka ali obsežna vadba lahko sprožita tudi hipoglikemijo, če se temu ustrezno ne prilagodi terapija z zdravili.
Bolniki z nizkim krvnim sladkorjem se znojijo, tresejo in med drugim dobijo palpitacije. Huda hipoglikemija je lahko smrtno nevarna.
Hiperosmolarni hiperglikemični sindrom (HHS)
To hudo presnovno neravnovesje se pojavlja predvsem pri starejših sladkornih bolnikih tipa 2. Če naredite napako pri uporabi insulina ali peroralnih antidiabetikov, pride do pomanjkanja insulina. Iz tega se HHS počasi razvija v dneh ali tednih:
Krvni sladkor se dvigne na izjemno visoke vrednosti (> 600 mg / dl). Zaradi fizikalnih zakonov (osmoze) velika količina sladkorja odstrani velike količine tekočine iz telesnih celic. Ker starejši bolniki običajno pijejo malo, lahko to povzroči skrajno dehidracijo.
Znaki HHS se razvijajo počasi. Na začetku so večinoma neznačilne pritožbe, kot sta utrujenost in zaspanost. Poleg tega obstajajo še drugi simptomi, kot so zamegljen vid, pogosto uriniranje, velika žeja, krči v nogah, izguba teže in nizek krvni tlak. Možni so tudi nevrološki simptomi, kot so motnje govora in hemiplegija. V skrajnih primerih pride do motenj zavesti do nezavesti (koma). Potem obstaja nevarnost za življenje!
Hiperosmolarni hiperglikemični sindrom mora zdravnik takoj zdraviti! V primeru oslabljene zavesti je treba nemudoma obvestiti zdravnika!
Diabetična ketoacidoza
Diabetična ketoacidoza je tudi posledica visoke ravni sladkorja v krvi (hiperglikemija). Prednostno se pojavi pri diabetikih tipa 1:
Zaradi absolutnega pomanjkanja insulina prizadetim v celice ne more priti dovolj "goriva" za proizvodnjo energije (krvni sladkor). Nato jetra poskušajo nadomestiti pomanjkanje energije s proizvodnjo nove glukoze (glukoneogeneza) in razgradnjo maščob. Glukoneogeneza le še poslabša hiperglikemijo. Ko se maščoba razgradi, nastanejo kisli presnovni produkti (ketonska telesa).Telo lahko skozi pljuča izdihne le njegov del v obliki ogljikovega dioksida. Preostanek "zakisa" kri - razvije se acidoza.
Sprožilci so običajno fizične stresne situacije, na primer okužba: telo nato potrebuje več insulina kot običajno. Če se zdravljenje z insulinom ne prilagodi ustrezno, obstaja tveganje za presnovno neravnovesje. Enako se lahko zgodi, če pozabite ali uporabite premalo insulinskih brizg ali če insulinska črpalka ne deluje pravilno.
Prizadeti imajo povečano žejo, slabost in bruhanje, pomanjkanje apetita, bolečine v želodcu in močno utrujenost. Posebej značilni sta občutno globoko dihanje (Kussmaulovo dihanje) in vonj acetona v izdihanem zraku (vonj po jabolkih ali celo odstranjevalcu laka za nohte). Če se ne zdravi, se lahko pojavi oslabljena zavest do vključno nezavesti (koma). Potem obstaja nevarnost za življenje!
Diabetična ketoacidoza je nujna medicinska pomoč! Bolnike je treba takoj odpeljati v bolnišnico in jih zdraviti na oddelku za intenzivno nego.
Več o simptomih, vzrokih in zdravljenju tega presnovnega neravnovesja preberite v našem članku "Diabetična ketoacidoza".
Diabetična retinopatija
Slabo nadzorovana raven sladkorja v krvi pri sladkorni bolezni poškoduje majhne krvne žile v mrežnici v očeh. Tako se razvije bolezen mrežnice, znana kot diabetična retinopatija.
Prizadeti bolniki imajo motnje vida. Vaš vid se poslabša. V skrajnih primerih obstaja nevarnost slepote. V razvitih državah je diabetična retinopatija vodilni vzrok slepote srednjih let in tretji najpogostejši v vseh starostnih skupinah.
Če bolezen mrežnice ni napredovala predaleč, jo lahko ustavimo z lasersko terapijo.
Več o razvoju in zdravljenju očesne bolezni, povezane s sladkorno boleznijo, lahko preberete v članku Diabetična retinopatija.
Diabetična nefropatija
Tako kot diabetična retinopatija tudi ledvična bolezen, povezana s sladkorno boleznijo, temelji na poškodbi majhnih krvnih žil (mikroangiopatija), ki jo povzroči slabo nadzorovana raven sladkorja v krvi. Ledvice potem ne morejo več ustrezno opravljati svojih funkcij. To vključuje filtriranje (razstrupljanje) krvi in uravnavanje vodne bilance.
Možne posledice diabetične nefropatije so visok krvni tlak, povezan z ledvicami, zadrževanje vode v tkivu (edem), motnje presnove lipidov in anemija. Ledvična funkcija se lahko še naprej poslabšuje - do vključno s kronično odpovedjo ledvic.
Diabetična polinevropatija
Sladkorna bolezen s stalno slabim krvnim sladkorjem lahko poškoduje in moti živce. Ta diabetična polinevropatija se najprej pojavi na stopalu in spodnjem delu noge - razvije se diabetično stopalo (glej spodaj).
Diabetična nevropatija lahko vpliva tudi na druge živce v telesu. Na primer, poškodba živcev v avtonomnem živčnem sistemu lahko povzroči nizek krvni tlak, motnje praznjenja mehurja, zaprtje ali nezmožnost nadzora nad gibanjem črevesja. Lahko se pojavi tudi paraliza želodca s slabostjo in bruhanjem (diabetična gastropareza). Nekateri bolniki imajo tudi utripajoče srce ali povečano znojenje. Pri moških se pogosto pojavljajo težave z erekcijo.
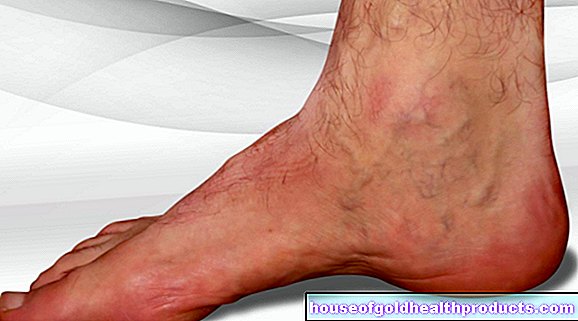
Diabetično stopalo
Sindrom diabetične noge se razvije na podlagi poškodb živcev, povezanih s sladkorno boleznijo, in žilnih poškodb, povezanih s sladkorno boleznijo:
Živčne motnje sprožijo nenormalne občutke (na primer "igle in iglice") in motnje občutljivosti v stopalu in spodnjem delu noge. Slednji povzročijo, da bolnik na primer zazna vročino, pritisk in bolečino (npr. Iz pretesnih čevljev) le v manjši meri. Poleg tega obstajajo motnje krvnega obtoka (zaradi poškodbe žil). Vse skupaj prispeva k slabemu celjenju ran. Lahko se razvijejo kronične rane, ki se pogosto okužijo. Lahko se pojavi tudi gangrena, pri kateri tkivo odmre. V najslabšem primeru je potrebna amputacija.
Več o teh zapletih s sladkorno boleznijo lahko preberete v članku Diabetično stopalo.
Onemogočena vozovnica
Bolniki s sladkorno boleznijo lahko izkoristijo posebne možnosti za težje invalide. Huda invalidnost obstaja, če je terapevtski napor zelo velik in je prizadeta oseba zaradi bolezni močno omejena v vsakdanjem življenju. Medtem mnogi prizadeti vsako leto zaprosijo za invalidsko izkaznico. To daje bolnikom s sladkorno boleznijo pomembno nadomestilo za pomanjkljivosti, kot so davčne olajšave, brezplačen javni prevoz ali zmanjšan dostop do kulturnih ustanov.
Živeti s sladkorno boleznijo
Diabetes mellitus lahko vpliva na celo življenje osebe. Začne se z majhnimi stvarmi (na primer uživanje alkohola na družinskih praznovanjih) in se razteza na življenjska vprašanja, kot so načrtovanje družine in želja po rojstvu otrok.
Potovanje je za mnoge diabetike tudi pomembno vprašanje: Kaj moram kot diabetik upoštevati pri potovanju z letalom? Katera zdravila in medicinske pripomočke moram vzeti s seboj? Kako naj se shranijo? Kaj pa cepljenja?
Odgovore na ta in druga vprašanja o vsakdanjem življenju s sladkorno boleznijo lahko preberete v članku Življenje s sladkorno boleznijo.
Dodatne informacije:
Priporočila za knjige:
- Sladkorna bolezen tipa 2: kako sprejeti ciljno usmerjene protiukrepe (dr. Ellen Jahn, 2014, Stiftung Warentest)
Smernice:
- Nacionalna smernica za oskrbo "Terapija sladkorne bolezni tipa 2" od marca 2021
- Smernica S2k Nemškega društva za sladkorno bolezen (DDG): »Diagnoza, terapija in spremljanje sladkorne bolezni v starosti«, od julija 2018
- Smernica S3 Nemškega društva za sladkorno bolezen (DDG): »Terapija sladkorne bolezni tipa 1«, marca 2018
- S3 smernica Nemškega društva za sladkorno bolezen in Nemškega društva za ginekologijo in porodništvo: "Gestacijski diabetes mellitus (GDM), diagnostika, terapija in oskrba", februar 2018
- Smernica S3 "Diagnoza, terapija in spremljanje diabetesa mellitusa pri otrocih in mladostnikih" Nemškega društva za sladkorno bolezen (DDG) in Delovne skupine za pediatrično diabetologijo (AGPD) (stanje: 2015)
- Nacionalne smernice za preprečevanje in zdravljenje zapletov mrežnice pri sladkorni bolezni (od leta 2015)
- Nacionalna smernica zdravstvenega varstva za ledvične bolezni pri sladkorni bolezni odraslih (od leta 2015)



.jpg)